Duodenopancreatectomia
Duodenopancreatectomia, cunoscută și sub denumirea de procedura Whipple, este una dintre cele mai complexe și importante intervenții din chirurgia digestivă. Se efectuează pentru tratarea afecțiunilor maligne și benigne care implică capul pancreasului, duodenul, căile biliare și uneori stomacul. Deși este o intervenție majoră, în mâinile unui chirurg cu experiență, cum este Dr. Drașovean Radu, medic primar chirurgie generală, specializat în chirurgia minim-invazivă (laparoscopică și robotică), poate reprezenta o șansă reală la vindecare și o îmbunătățire semnificativă a calității vieții pacientului.
Ce presupune duodenopancreatectomia?
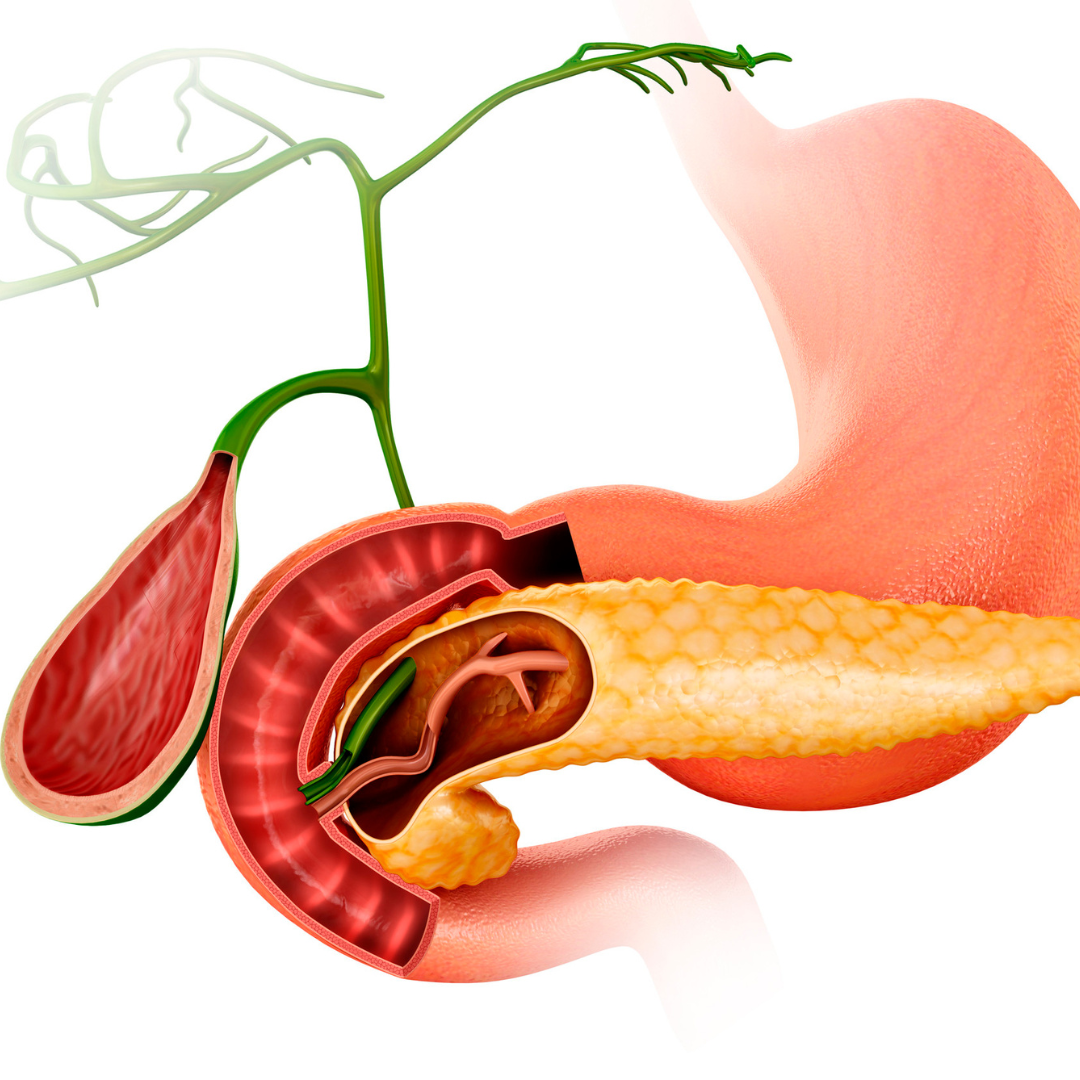
Duodenopancreatectomia este o intervenție chirurgicală radicală care implică rezecția simultană a mai multor structuri anatomice: capul pancreasului, duodenul, vezica biliară, o porțiune din canalul coledoc și, uneori, o parte din stomac. Este utilizată mai ales în tratamentul cancerului de cap de pancreas, dar și în alte afecțiuni severe localizate în această regiune.
Scopul operației este de a îndepărta complet țesuturile afectate, într-un mod care să permită refacerea circuitului digestiv și să ofere pacientului cele mai bune șanse terapeutice.
Chirurgia pancreatică necesită o abordare extrem de precisă. În mâinile unei echipe chirurgicale experimentate, rata de succes crește semnificativ, iar riscurile pot fi controlate eficient.
CoIndicațiile intervenției chirurgicale
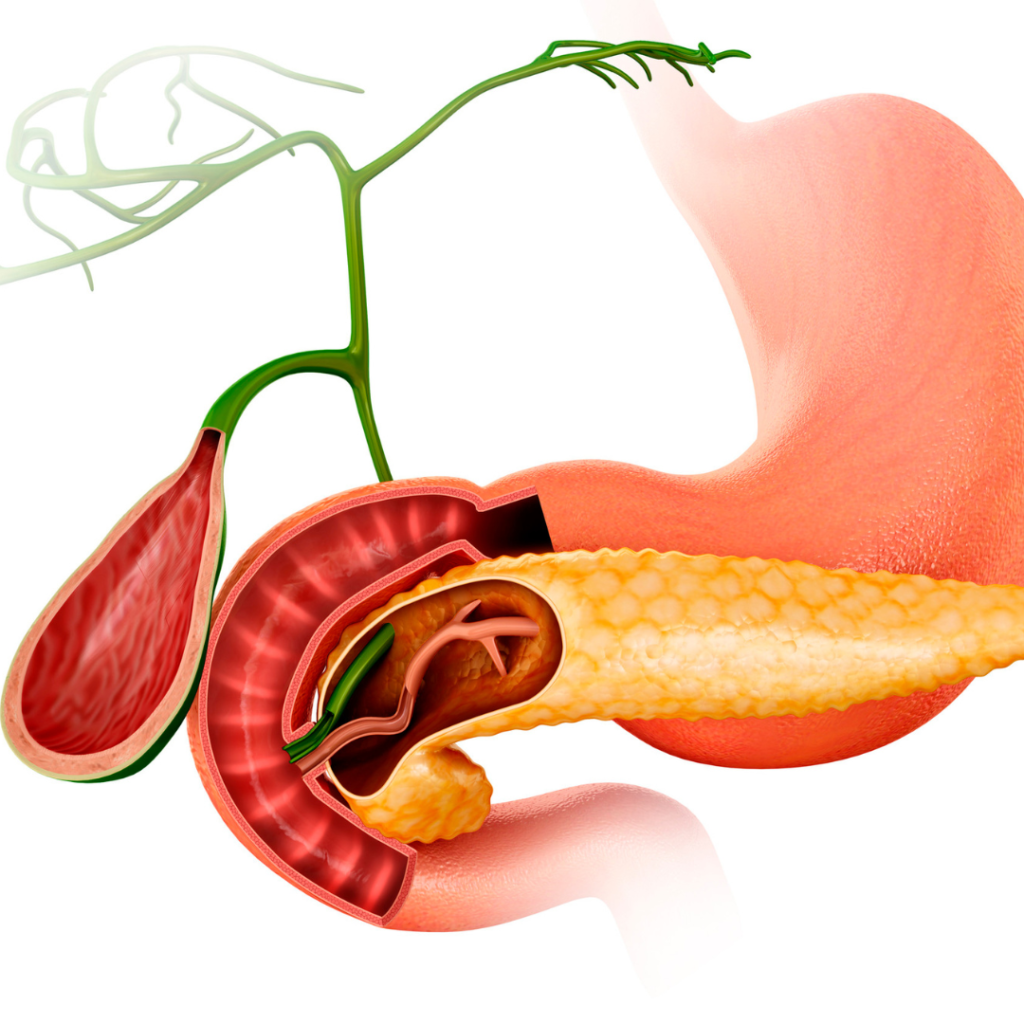
Duodenopancreatectomia nu este o procedură standard pentru orice pacient cu afecțiuni pancreatice. Este indicată în situații bine definite, în special:
Cancerul de cap de pancreas
Adenocarcinomul pancreatic este cea mai frecventă indicație pentru această operație. Atunci când tumora este localizată strict în capul pancreasului, fără invazie vasculară majoră și fără metastaze la distanță, procedura Whipple poate îndepărta complet formațiunea malignă. Deși prognosticul în cancerul pancreatic este în general rezervat, intervenția chirurgicală rămâne singura opțiune curativă.
Tumori periampulare
Tumorile ampulei Vater sau ale duodenului distal pot fi benigne sau maligne și pot cauza icter, obstrucție sau hemoragii. Și în aceste cazuri, duodenopancreatectomia este procedura standard.
Pancreatita cronică severă
La pacienții cu pancreatită cronică refractară la tratament, asociată cu durere intensă, stenoză duodenală sau complicații biliare, această intervenție poate aduce o ameliorare majoră a simptomatologiei.
Neoplasme neuroendocrine sau chisturi pancreatice
Unele formațiuni chistice (cum ar fi IPMN – neoplasmele papilare mucinoase intraductale) sau tumori neuroendocrine localizate în capul pancreasului pot necesita rezecție chirurgicală, mai ales când există risc de transformare malignă.
Ai primit un diagnostic oncologic care implică pancreasul sau duodenul? Programează o consultație cu Dr. Drașovean Radu pentru a afla dacă duodenopancreatectomia este soluția potrivită pentru tine.
Cum se desfășoară intervenția?
Duodenopancreatectomia (procedura Whipple) este o intervenție chirurgicală majoră, care se realizează sub anestezie generală și are o durată medie de 5 până la 8 ore, în funcție de complexitatea cazului și de particularitățile anatomice ale pacientului. Această procedură necesită precizie milimetrică și o echipă chirurgicală bine coordonată, având în vedere apropierea de structuri vasculare majore și necesitatea unei reconstrucții funcționale eficiente a tractului digestiv.
Intervenția se desfășoară în trei etape chirurgicale principale: rezecția structurilor afectate, reconstrucția căilor digestive și biliare, și închiderea chirurgicală.
Etapa 1: Rezeția – îndepărtarea țesuturilor afectate
În această primă etapă, chirurgul efectuează o disecție minuțioasă pentru a identifica structurile implicate și a proteja elementele vasculare vitale. Se îndepărtează:
- Capul pancreasului, unde sunt localizate cele mai frecvente tumori maligne pancreatice;
- Duodenul, prima porțiune a intestinului subțire, care este anatomic strâns legată de pancreas;
- Vezica biliară, pentru a preveni complicațiile postoperatorii și a permite reconstrucția căii biliare;
- Segmentul distal al canalului coledoc, pentru a asigura excizia completă a țesutului afectat de procesul patologic;
- O porțiune din stomac (de regulă antrul gastric), în cazul în care extensia bolii impune acest lucru sau în variantele clasice ale intervenției.
Pe parcursul rezecției, chirurgul identifică și protejează vena portă, vena mezenterică superioară și artera hepatică comună, a căror integritate este esențială pentru vascularizația ficatului și a tractului digestiv.
Această etapă este una dintre cele mai dificile din punct de vedere tehnic, necesitând experiență vastă în chirurgia hepato-bilio-pancreatică.
Etapa 2: Reconstrucția – refacerea continuității digestive
După excizia formațiunilor patologice, urmează reconstrucția circuitului digestiv. Aceasta este o etapă critică, menită să asigure o digestie funcțională și drenaj eficient al secrețiilor pancreatice și biliare. Se efectuează, în mod obișnuit, următoarele anastomoze:
- Pancreatojejunostomie – se realizează o legătură între bontul pancreatic rămas și jejun, pentru a permite scurgerea enzimelor pancreatice în intestin. Aceasta poate fi efectuată prin tehnica duct-to-mucosa sau prin invaginare, în funcție de diametrul canalului pancreatic;
- Hepaticojejunostomie – reconectarea căii biliare principale la jejun pentru a restabili fluxul biliar în sistemul digestiv;
- Gastrojejunostomie – reconectarea stomacului la jejun, necesară mai ales în forma clasică a procedurii, unde antrul gastric este îndepărtat. În variantele de duodenopancreatectomie pilor-sparing (cu conservarea pilorului), se efectuează duodenojejunostomie.
Această etapă de reconstrucție trebuie realizată cu maximă atenție pentru a preveni complicațiile precum fistula pancreatică, staza gastrică sau infecțiile intraabdominale. Fiecare anastomoză este testată intraoperator pentru etanșeitate și vascularizație corespunzătoare.
Etapa 3: Închiderea intervenției
După finalizarea reconstrucției, chirurgul verifică meticulos hemostaza în toată aria de disecție. Se montează drene abdominale, care permit monitorizarea și evacuarea eventualelor lichide patologice din spațiul operat (exsudate, sucuri pancreatice sau biliare, sânge). Acestea sunt utile mai ales în depistarea precoce a fistulelor.
Închiderea plăgii abdominale se face în planuri anatomice – peritoneu, mușchi, fascii și piele – utilizând tehnici moderne pentru a reduce riscul de eventrație postoperatorie.
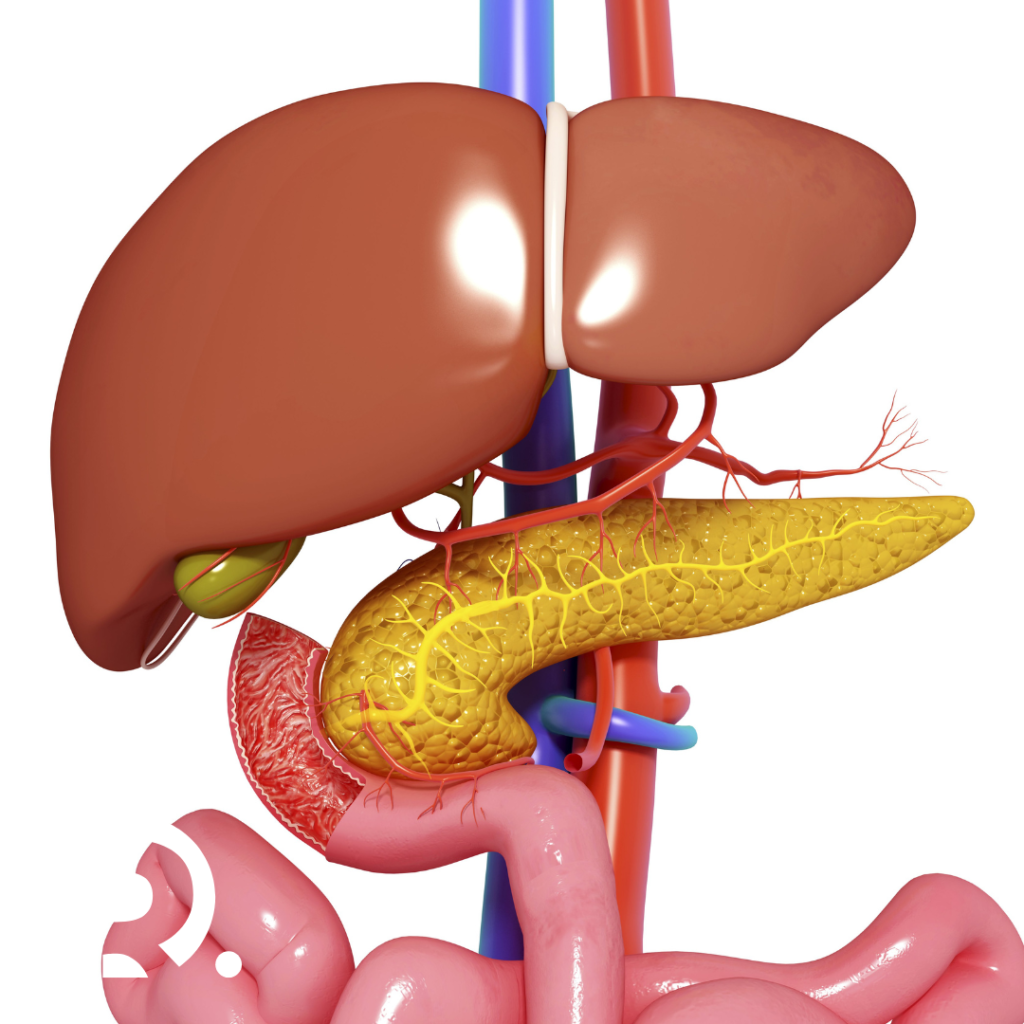
RVariante minim-invazive: laparoscopie și chirurgie robotică
În centre specializate și pentru pacienți atent selecționați, duodenopancreatectomia poate fi realizată prin abord laparoscopic sau robotic. Această opțiune modernă presupune realizarea operației prin incizii mici și utilizarea unei camere video și a instrumentelor fine pentru manipularea structurilor interne. Avantajele includ:
- Traumă tisulară redusă;
- Pierderi sangvine mai mici;
- Durere postoperatorie redusă;
- Recuperare mai rapidă și spitalizare mai scurtă;
- Risc mai scăzut de infecție a plăgii.
Dr. Drașovean Radu are o vastă experiență în chirurgia minim-invazivă laparoscopică și robotică, adaptând tehnica operatorie în funcție de patologia pacientului și complexitatea anatomică. Deși abordul clasic rămâne standardul în multe cazuri oncologice avansate, abordul minim-invaziv câștigă tot mai mult teren în cazurile selecționate.
Riscuri și complicații
Duodenopancreatectomia este una dintre cele mai complexe intervenții din chirurgia digestivă și implică un risc operator considerabil. Chiar și în cele mai performante centre chirurgicale, cu echipe multidisciplinare experimentate, pot apărea complicații intraoperatorii și postoperatorii care trebuie anticipate și gestionate prompt.
Fistula pancreatică
Una dintre cele mai frecvente și temute complicații după duodenopancreatectomie este fistula pancreatică. Aceasta constă în scurgerea sucului pancreatic (bogat în enzime digestive) în cavitatea abdominală, prin anastomoza pancreato-intestinală. Enzimele pot duce la autodigestia țesuturilor învecinate, inflamație severă și infecții secundare. Gravitatea variază de la forme ușoare, autolimitate, până la forme severe care necesită drenaj suplimentar, antibioterapie intensivă sau reintervenție chirurgicală.
Întârzierea golirii gastrice
Această disfuncție apare relativ frecvent și se manifestă prin imposibilitatea stomacului de a evacua eficient conținutul alimentar către intestinul subțire. Simptomele includ greață persistentă, vărsături și distensie abdominală. În majoritatea cazurilor este o complicație tranzitorie, dar poate prelungi semnificativ spitalizarea. Tratamentul este conservator, bazat pe susținerea nutrițională, medicație prokinetică și hidratare intravenoasă.
Infecții postoperatorii
Infecțiile pot apărea atât la nivelul plăgii operatorii, cât și în cavitatea abdominală, sub forma abceselor sau peritonitei. Riscul este mai mare în prezența unei fistule pancreatice sau a colecțiilor lichidiene postoperatorii. Managementul include drenajul (chirurgical sau radiologic) al colecțiilor și tratament antibiotic adaptat pe baza culturilor bacteriene.
Hemoragii
Sângerările pot surveni intraoperator, din vasele mari peripancreatice, sau postoperator, fie din anastomoze, fie prin eroziunea unor vase de către enzimele pancreatice. Pot fi externe (prin drenuri) sau interne (cu semne clinice de șoc hemoragic). Hemoragiile masive impun reintervenție chirurgicală de urgență.
Diabet zaharat secundar
Îndepărtarea unei porțiuni semnificative din pancreas poate reduce capacitatea de producere a insulinei, favorizând apariția diabetului postoperator. Acest tip de diabet este adesea instabil și dificil de controlat, necesitând tratament insulinic. Riscul este mai mare la pacienții cu diabet preexistent sau cu afectare extinsă a țesutului pancreatic.
Malabsorbție și tulburări digestive
Prin modificarea anatomiei tractului digestiv și scăderea secreției de enzime pancreatice, digestia și absorbția alimentelor pot fi afectate. Pacienții pot prezenta scaune grase, balonare, scădere ponderală și carențe nutriționale. În astfel de cazuri, se administrează suplimentar enzime pancreatice orale și se ajustează regimul alimentar.
Recuperarea după intervenție
Perioada de spitalizare variază între 7 și 14 zile, în funcție de evoluția postoperatorie. În primele zile, pacientul este monitorizat atent pentru semne de complicații.
Alimentația se reia treptat: de la lichide clare, la piureuri și ulterior solide, în funcție de toleranță. Pot fi necesare enzime digestive sau insulină, în funcție de funcția pancreatică reziduală.
Controlul durerii este o prioritate în primele zile, cu analgezice perfuzabile sau orale.
Pacienții sunt încurajați să se mobilizeze devreme pentru a preveni complicațiile tromboembolice. Activitatea fizică ușoară se poate relua treptat, iar reluarea activităților obișnuite se face în 6-8 săptămâni.
Recuperarea completă fizică și digestivă poate dura câteva luni, iar monitorizarea oncologică – acolo unde este cazul – continuă cu evaluări periodice imagistice și oncologice.
Perspective pe termen lung și prognostic
Succesul pe termen lung depinde de mai mulți factori:
- Stadiul bolii – în cancerul pancreatic, șansele de supraviețuire cresc semnificativ dacă tumora este descoperită precoce și complet rezecabilă;
- Calitatea intervenției chirurgicale;
- Răspunsul la tratamentele adjuvante (chimioterapie postoperatorie);
- Comorbiditățile pacientului
Pentru pacienții cu tumori benigne sau pancreatită cronică, prognosticul este în general favorabil, cu o calitate a vieții bună pe termen lung.
Dacă ești în fața unei decizii chirurgicale importante, alege să te informezi corect și să consulți un specialist cu experiență în chirurgie pancreatică. Contactează-l pe Dr. Drașovean Radu pentru o evaluare detaliată.
Alege expertiza atunci când contează cel mai mult
Duodenopancreatectomia este mai mult decât o intervenție chirurgicală – este o procedură complexă, cu rol salvator în multe cazuri. În mâinile unui medic primar specializat în chirurgia minim-invazivă, cu sute de intervenții la activ, șansele de succes cresc semnificativ.
Dr. Drașovean Radu îți oferă nu doar competență chirurgicală de înalt nivel, ci și îngrijire personalizată, empatie și un plan complet de tratament adaptat afecțiunii tale.
Programează-te pentru o consultație și află care sunt opțiunile tale. Te vom ghida pas cu pas – de la diagnostic, la tratament și recuperare.
Sănătatea ta începe cu o decizie informată.