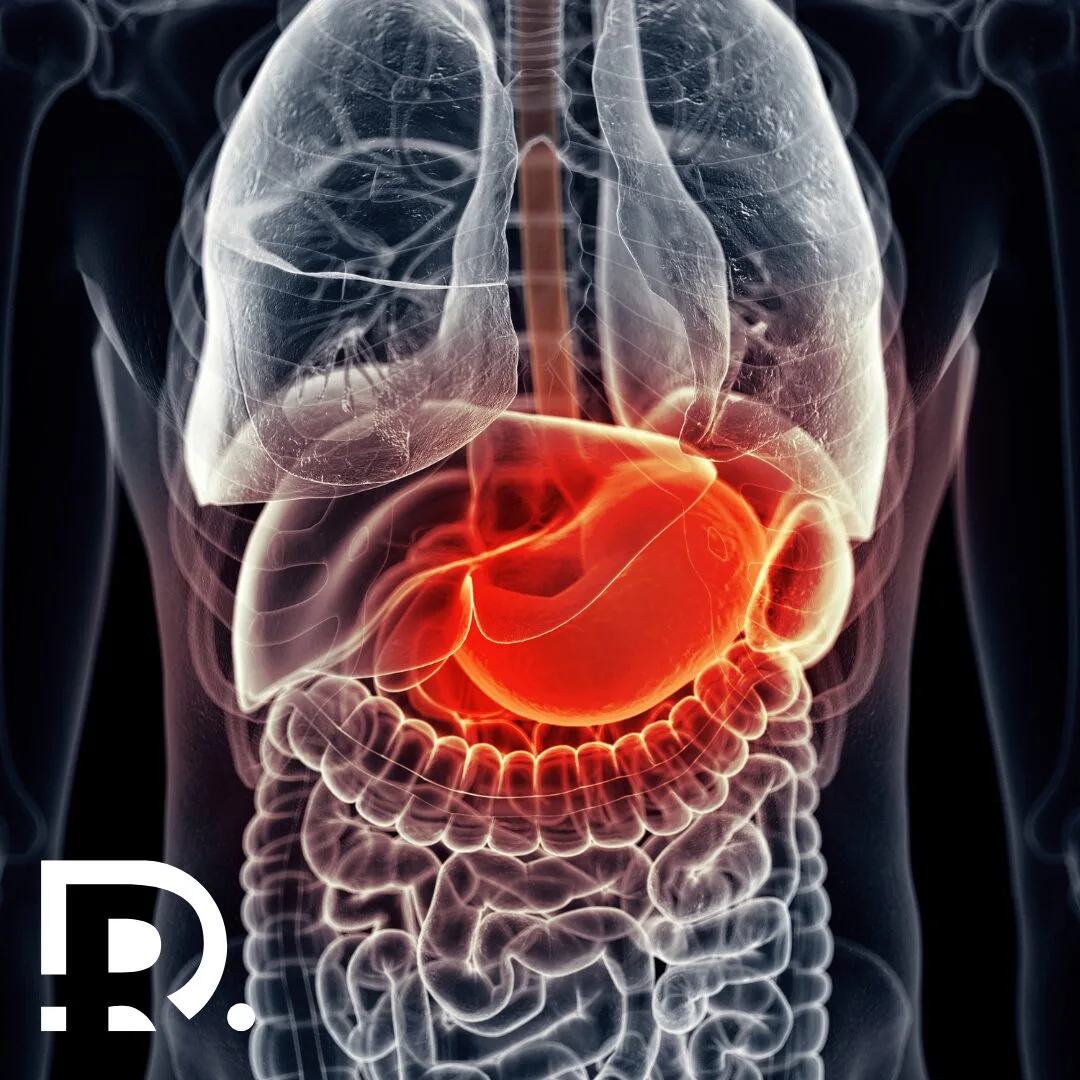
Inflamația cronică și cancerul gastrointestinal
Inflamația cronică nu este doar o reacție biologică persistentă, este un teren fertil pentru apariția unor patologii severe, inclusiv cancerul gastrointestinal. În practica clinică modernă, înțelegerea relației dintre inflamație și carcinogeneză reprezintă un pas esențial în prevenție, diagnostic precoce și tratament personalizat.
Puțini pacienți conștientizează că procese aparent banale, precum gastrita sau colita cronică, pot evolua în timp către leziuni precanceroase. Și mai puțini știu că inflamația persistentă modifică ADN-ul celular și microambientul tisular, favorizând dezvoltarea tumorilor.
Acest articol explică cum inflamația cronică contribuie la apariția cancerelor digestive și ce rol are chirurgia modernă în managementul acestor afecțiuni.
Ce este inflamația cronică și cum diferă de inflamația acută?
Inflamația este un mecanism fiziologic de apărare al organismului. În forma acută, aceasta este limitată în timp și apare ca răspuns la infecții, traumatisme sau agresiuni chimice. În schimb, inflamația cronică este caracterizată prin persistență și incapacitatea organismului de a elimina complet factorul agresor.
În inflamația cronică, răspunsul imun devine disfuncțional. Celulele inflamatorii, precum macrofagele și limfocitele, continuă să elibereze citokine proinflamatorii, radicali liberi și factori de creștere. Acest mediu biologic alterat produce leziuni tisulare progresive și favorizează mutațiile genetice.
Din punct de vedere clinic, inflamația cronică poate fi silențioasă, fără simptome evidente, ceea ce o face deosebit de periculoasă.
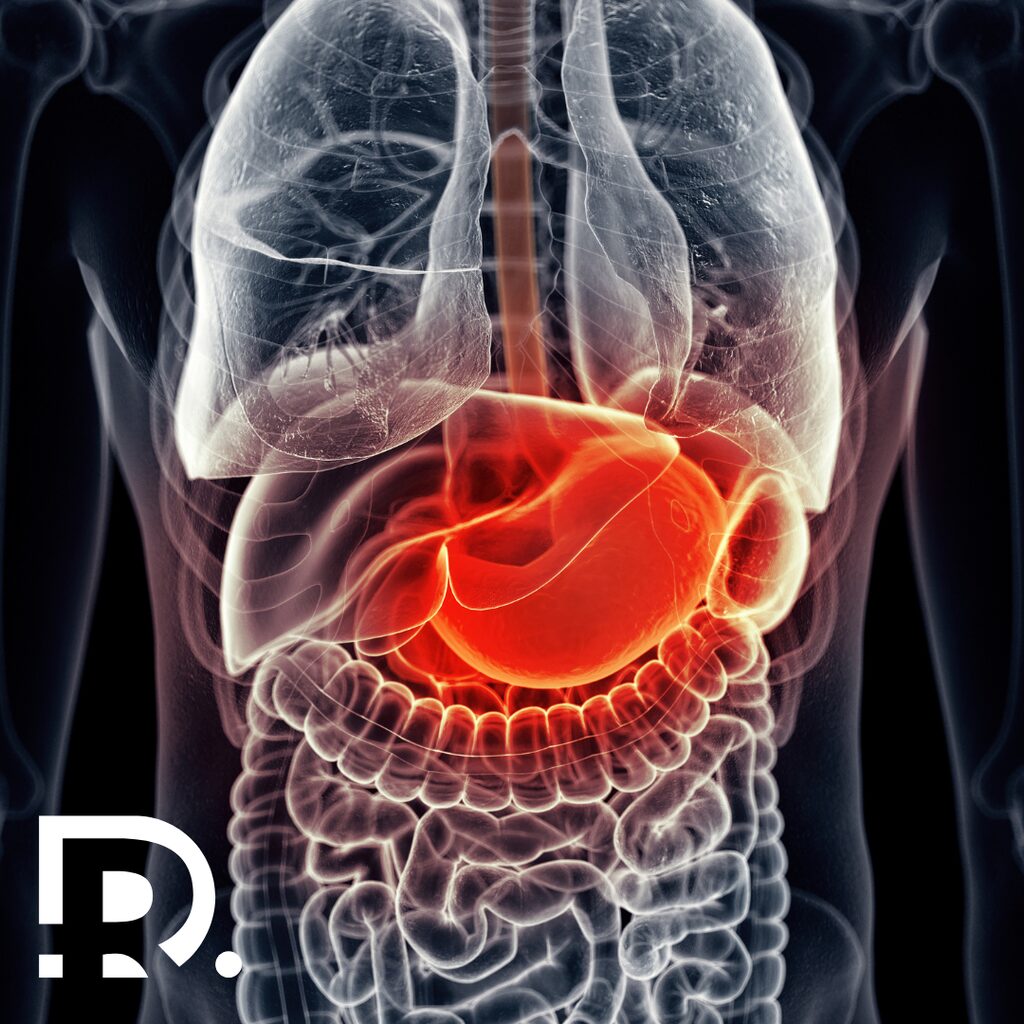
Legătura dintre inflamația cronică și cancerul gastrointestinal
Relația dintre inflamație și cancer este bine documentată în literatura medicală. În tractul gastrointestinal, această asociere este deosebit de relevantă, deoarece mucoasa digestivă este expusă constant la agenți agresivi.
Inflamația cronică determină:
- stres oxidativ persistent;
- instabilitate genomică;
- proliferare celulară excesivă;
- inhibarea mecanismelor de apoptoză;
- angiogeneză tumorală.
Aceste modificări creează condițiile ideale pentru transformarea malignă a celulelor.
Un exemplu clasic este asocierea dintre infecția cronică cu Helicobacter pylori și cancerul gastric. Similar, bolile inflamatorii intestinale, precum rectocolita ulcero-hemoragică și boala Crohn, cresc semnificativ riscul de cancer colorectal.
Cât de mult contează durata inflamației? Răspunsul este simplu: cu cât inflamația persistă mai mult, cu atât riscul oncologic crește exponențial.
Principalele afecțiuni inflamatorii asociate cancerului digestiv
Inflamația cronică reprezintă un factor patogenic major în dezvoltarea cancerelor digestive, iar anumite afecțiuni sunt recunoscute ca având un risc oncologic semnificativ crescut. Aceste patologii nu doar că persistă în timp, dar determină modificări progresive la nivel celular și tisular, care pot evolua spre malignitate dacă nu sunt diagnosticate și tratate corespunzător.
De cele mai multe ori, aceste boli evoluează insidios, fără simptome alarmante în stadiile incipiente. Tocmai de aceea, identificarea lor precoce și monitorizarea atentă sunt esențiale pentru prevenirea transformării neoplazice.
Gastrita cronică și cancerul gastric
Gastrita cronică reprezintă una dintre cele mai frecvente afecțiuni inflamatorii ale tractului digestiv superior și este strâns corelată cu dezvoltarea cancerului gastric, în special atunci când este determinată de infecția cu Helicobacter pylori. Această bacterie are capacitatea de a coloniza mucoasa gastrică și de a induce un răspuns inflamator persistent, care, în timp, afectează integritatea epiteliului gastric.
Evoluția gastritei cronice urmează, în multe cazuri, un traseu bine definit din punct de vedere histopatologic, cunoscut sub denumirea de „cascada Correa”. Aceasta include etape succesive de gastrită cronică superficială, gastrită atrofică, metaplazie intestinală, displazie și, în final, adenocarcinom gastric. Fiecare etapă reflectă o deteriorare progresivă a arhitecturii mucoasei și o acumulare de mutații genetice.
Un aspect esențial este faptul că această evoluție este lentă, desfășurându-se pe parcursul mai multor ani sau chiar decenii. Cu toate acestea, absența simptomelor specifice face ca mulți pacienți să fie diagnosticați tardiv, când leziunile sunt deja avansate.
Pe lângă infecția cu Helicobacter pylori, alți factori favorizanți includ dieta bogată în sare și alimente procesate, fumatul și predispoziția genetică. Tratamentul corect al infecției și monitorizarea endoscopică pot întrerupe acest proces evolutiv și pot reduce semnificativ riscul de malignizare.
Boala inflamatorie intestinală și cancerul colorectal
Bolile inflamatorii intestinale, în special rectocolita ulcero-hemoragică și boala Crohn, sunt asociate cu un risc crescut de dezvoltare a cancerului colorectal. Acest risc este direct proporțional cu durata bolii, extensia inflamației și severitatea activității inflamatorii.
Inflamația cronică la nivelul colonului determină o regenerare celulară accelerată și continuă. În acest context, mecanismele de control ale proliferării celulare devin ineficiente, favorizând apariția displaziei, o leziune precanceroasă caracterizată prin alterări ale structurii și funcției celulelor epiteliale.
Spre deosebire de cancerul colorectal sporadic, care apare de obicei prin transformarea unui polip adenomatos, cancerul asociat bolilor inflamatorii intestinale se dezvoltă pe un fond difuz de inflamație, fără o leziune precursor clar delimitată. Acest aspect face diagnosticul mai dificil și subliniază importanța supravegherii endoscopice sistematice.
Un element critic în managementul acestor pacienți este monitorizarea periodică prin colonoscopie, cu biopsii multiple. Riscul oncologic crește semnificativ după 8-10 ani de evoluție a bolii, iar detectarea precoce a displaziei poate permite intervenția terapeutică înainte de apariția cancerului invaziv.
În anumite situații, atunci când riscul este foarte mare sau displazia este confirmată, tratamentul chirurgical profilactic poate fi indicat, având un rol esențial în prevenirea cancerului colorectal.
Esofagul Barrett și adenocarcinomul esofagian
Esofagul Barrett reprezintă o complicație a refluxului gastroesofagian cronic și constituie o leziune precanceroasă bine definită. Expunerea repetată a mucoasei esofagiene la conținut gastric acid determină inflamație cronică și, în timp, modificări adaptative ale epiteliului.
Astfel, epiteliul scuamos normal al esofagului este înlocuit cu un epiteliu columnar de tip intestinal, proces cunoscut sub denumirea de metaplazie intestinală. Această transformare este inițial un mecanism de protecție, dar implică un risc crescut de progresie către displazie și adenocarcinom esofagian.
Deși nu toți pacienții cu esofag Barrett dezvoltă cancer, prezența acestei leziuni necesită monitorizare atentă. Factorii care cresc riscul de malignizare includ durata refluxului, severitatea inflamației, sexul masculin, obezitatea și fumatul.
Diagnosticul se stabilește prin endoscopie digestivă superioară, cu confirmare histopatologică. Managementul include tratamentul refluxului, supravegherea endoscopică periodică și, în cazurile selectate, terapii endoscopice sau chirurgicale.
Identificarea precoce a displaziei este esențială, deoarece intervenția în această etapă poate preveni dezvoltarea unui cancer invaziv.
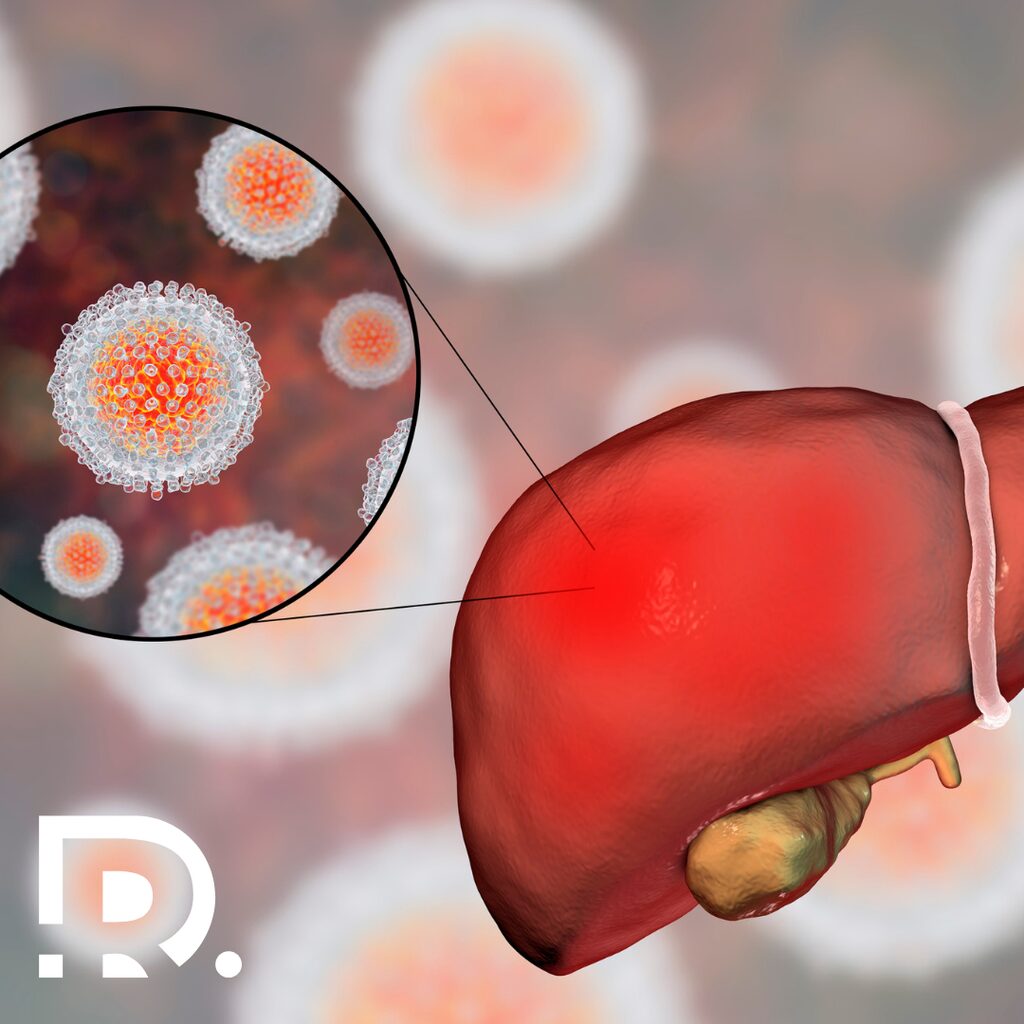
Hepatita cronică și cancerul hepatic
Inflamația cronică hepatică reprezintă principalul factor de risc pentru dezvoltarea carcinomului hepatocelular. Cele mai frecvente cauze sunt infecțiile virale cronice cu virusurile hepatitice B și C, precum și steatohepatita non-alcoolică, asociată frecvent cu obezitatea și sindromul metabolic.
Procesul inflamator persistent determină distrugerea progresivă a hepatocitelor și activarea mecanismelor de reparare tisulară. În timp, acest ciclu repetitiv de lezare și regenerare conduce la apariția fibrozei hepatice și, ulterior, a cirozei.
Ciroza reprezintă un teren premalign, în care arhitectura normală a ficatului este profund alterată, iar riscul de transformare malignă este semnificativ crescut. În acest context, carcinomul hepatocelular apare frecvent pe fondul unui ficat deja afectat.
Un aspect important este că cancerul hepatic poate evolua silențios în stadiile incipiente, fiind adesea diagnosticat tardiv. De aceea, pacienții cu hepatită cronică sau ciroză necesită monitorizare periodică prin ecografie și determinarea markerilor tumorali.
Controlul inflamației hepatice, tratamentul antiviral și modificarea factorilor de risc metabolici pot reduce semnificativ incidența cancerului hepatic.
Inflamația cronică nu este doar un simptom sau o consecință a unei boli, ci un mecanism activ implicat în inițierea și progresia cancerului. Înțelegerea acestor afecțiuni și a evoluției lor permite intervenții precoce, cu impact direct asupra prognosticului pacientului.
Mecanismele moleculare ale carcinogenezei induse de inflamație
La nivel celular, inflamația cronică activează multiple căi de semnalizare implicate în carcinogeneză.
Citokinele proinflamatorii, precum TNF-alfa și IL-6, stimulează proliferarea celulară și inhibă moartea programată. Radicalii liberi de oxigen induc leziuni ADN, iar mecanismele de reparare devin insuficiente.
Factorii de transcripție, precum NF-kB, sunt activați constant, menținând un mediu pro-tumoral.
În plus, inflamația cronică modifică microbiomul intestinal, ceea ce contribuie la disbioză și amplificarea răspunsului inflamator.
Pe scurt: inflamația cronică transformă un țesut sănătos într-un mediu favorabil dezvoltării tumorilor.
Semne de alarmă care nu trebuie ignorate
Simptomele asociate inflamației cronice digestive pot fi subtile, dar persistente:
- dureri abdominale recurente;
- modificări ale tranzitului intestinal;
- scădere ponderală inexplicabilă;
- anemie;
- disfagie sau pirozis persistent.
Ignorarea acestor semne poate întârzia diagnosticul unei afecțiuni oncologice.
Nu orice inflamație duce la cancer, dar orice inflamație cronică trebuie investigată corect.
Importanța diagnosticului precoce
Diagnosticul precoce este esențial în prevenirea cancerului gastrointestinal. Endoscopia digestivă superioară și colonoscopia permit identificarea leziunilor precanceroase și intervenția terapeutică timpurie.
Biopsia și analiza histopatologică sunt standardul de aur pentru confirmarea modificărilor displazice.
Imagistica modernă, inclusiv CT și RMN, contribuie la stadializarea corectă a leziunilor.
👉 Dacă prezinți simptome digestive persistente sau ai un istoric de inflamație cronică, programează un consult de specialitate pentru evaluare completă.
Rolul chirurgiei în managementul cancerelor digestive
În stadiile avansate sau în prezența leziunilor maligne confirmate, tratamentul chirurgical devine esențial.
Dr. Drașovean Radu, medic primar chirurgie generală, specializat în chirurgia minim-invazivă (laparoscopică și robotică), utilizează tehnici moderne care permit intervenții precise, cu traumă minimă și recuperare rapidă.
Chirurgia laparoscopică și robotică oferă avantaje semnificative:
- vizualizare superioară a câmpului operator;
- precizie crescută;
- reducerea complicațiilor postoperatorii;
- recuperare accelerată;
- spitalizare redusă.
În cazul cancerelor digestive, intervenția chirurgicală poate include rezecții segmentare, limfadenectomie și reconstrucții digestive complexe.
Tehnologia modernă nu doar tratează cancerul, ci redefinește experiența pacientului.
Prevenția: cheia reducerii riscului oncologic
Prevenția inflamației cronice și a complicațiilor sale oncologice implică o abordare multidisciplinară.
Controlul infecțiilor (ex. eradicarea Helicobacter pylori), monitorizarea bolilor inflamatorii intestinale și adoptarea unui stil de viață sănătos sunt esențiale.
Alimentația joacă un rol important. Dieta bogată în fibre, antioxidanți și acizi grași omega-3 reduce inflamația sistemică.
Evitarea fumatului și a consumului excesiv de alcool este obligatorie.
👉 Nu amâna investigațiile preventive. Screeningul regulat poate face diferența între o leziune tratabilă și un cancer avansat.
Inflamația cronică – un factor modificabil
Un aspect important este faptul că inflamația cronică este, în multe cazuri, un factor modificabil. Prin intervenții terapeutice adecvate și monitorizare atentă, riscul de progresie către cancer poate fi redus semnificativ.
Tratamentul corect al afecțiunilor inflamatorii, aderența la controale periodice și colaborarea cu medicul specialist sunt esențiale.
Perspective moderne în tratament și cercetare
Cercetările recente evidențiază rolul imunoterapiei și al terapiilor țintite în tratamentul cancerelor digestive asociate inflamației.
De asemenea, studiile asupra microbiomului intestinal deschid noi direcții terapeutice, sugerând că modularea florei intestinale poate influența evoluția bolii.
Chirurgia rămâne însă pilonul central în tratamentul curativ, în special în stadiile localizate.
Abordarea integrată a pacientului cu risc oncologic digestiv
Managementul pacientului cu inflamație cronică necesită o abordare integrată, care implică gastroenterologul, chirurgul, oncologul și medicul de familie.
Evaluarea individualizată a riscului, monitorizarea atentă și intervenția la momentul oportun sunt esențiale pentru un prognostic favorabil.
Implicații clinice și direcții terapeutice în inflamația cronică digestivă
Inflamația cronică reprezintă un factor major în patogeneza cancerelor gastrointestinale. Înțelegerea mecanismelor implicate permite intervenții precoce și eficiente.
Chirurgia minim-invazivă, realizată de Dr. Drașovean Radu, medic primar chirurgie generală, specializat în chirurgia minim-invazivă (laparoscopică și robotică), oferă soluții moderne și sigure pentru tratamentul acestor patologii.