Chisturile ovariene sunt o afecțiune ginecologică frecventă care poate afecta femeile de toate vârstele. Deși majoritatea chisturilor sunt benigne și se rezolvă de la sine, unele pot provoca complicații, cum ar fi durere, balonare, menstruații neregulate sau chiar rupere, necesitând intervenție medicală. Odată cu progresele în tehnologia medicală, chirurgia laparoscopică a devenit metoda preferată pentru tratarea chisturilor ovariene, oferind o alternativă minim-invazivă, sigură și eficientă la intervenția chirurgicală clasică.
În acest ghid complet, îți voi prezenta tot ce trebuie să știi despre tratamentul laparoscopic al chisturilor ovariene, inclusiv beneficiile, indicațiile, procedura chirurgicală, recuperarea, riscurile și îngrijirea postoperatorie. Dacă tu sau o persoană dragă ați fost diagnosticate cu un chist ovarian și iei în considerare intervenția chirurgicală, acest articol vă va oferi informații valoroase pentru a lua o decizie informată.
Înțelegerea chisturilor ovariene: cauze și tipuri
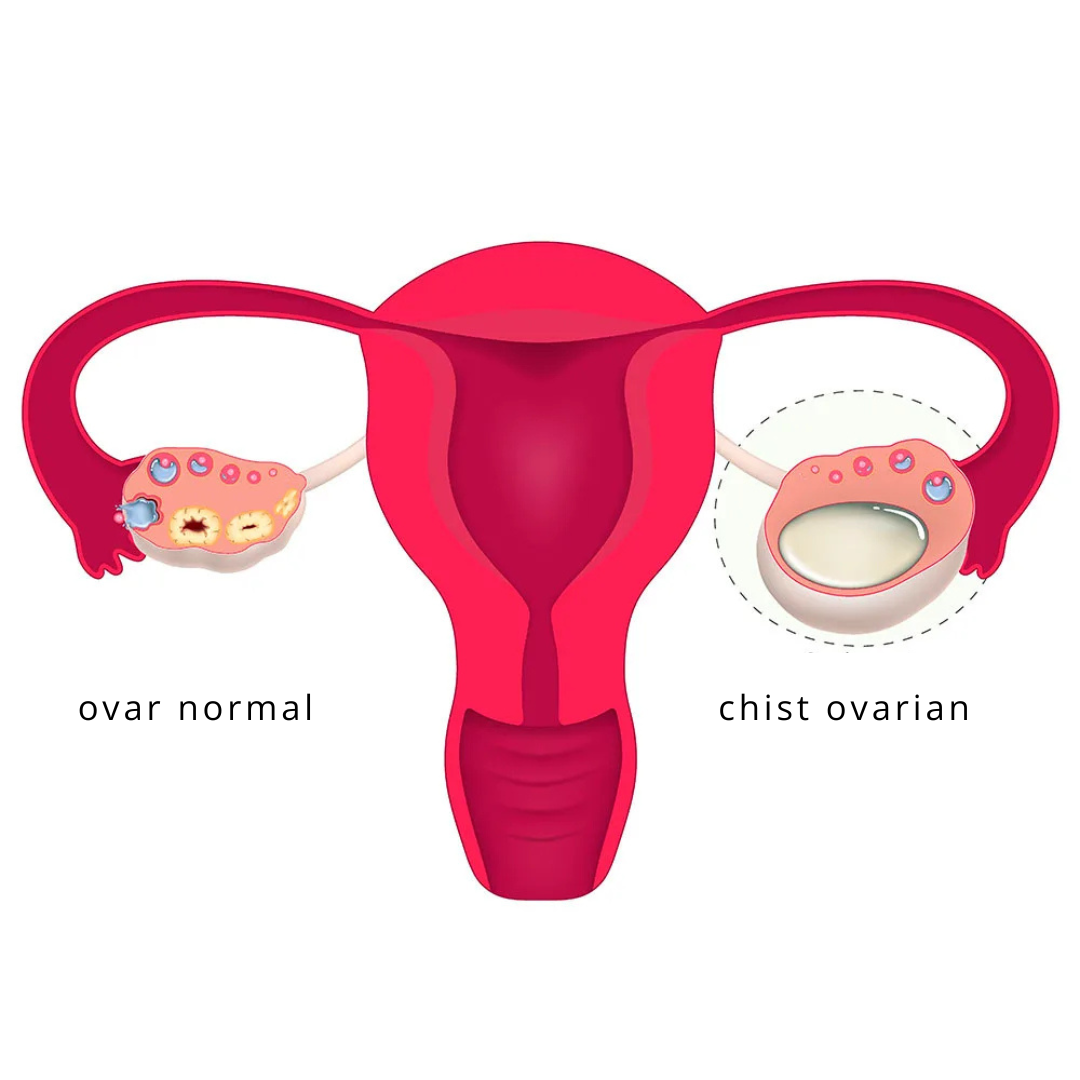
Chisturile ovariene sunt saci plini cu lichid care se dezvoltă pe sau în interiorul ovarelor. Acestea pot varia ca dimensiune și tip, iar unele necesită îndepărtare chirurgicală atunci când devin simptomatice sau prezintă riscuri pentru sănătate.
Tipuri comune de chisturi ovariene
1. Chisturi funcționale: acestea sunt cele mai frecvente și apar ca parte a ciclului menstrual. Ele includ:
- Chisturi foliculare: se formează atunci când foliculul nu eliberează un ovul și continuă să crească;
- Chisturi de corp galben (corpus luteum): apar atunci când foliculul eliberează un ovul, dar nu se resoarbe așa cum ar trebui.
2. Chisturi dermoide (teratoame): conțin diferite tipuri de țesut, cum ar fi păr, piele și dinți. Acestea sunt de obicei benigne, dar pot crește în dimensiuni și necesita îndepărtare chirurgicală.
3. Endometrioame: cunoscut și sub denumirea de „chisturi de ciocolată”, acest tip de chist este asociat cu endometrioza și conține sânge vechi, de culoare închisă.
4. Cistadenom: tumori benigne care se dezvoltă pe suprafața ovarului și pot ajunge la dimensiuni considerabile.
5. Ovare polichistice: o afecțiune caracterizată prin formarea mai multor chisturi mici, cauzată de dezechilibre hormonale, frecvent întâlnită în Sindromul Ovarelor Polichistice (SOP).
Când este necesară chirurgia laparoscopică?
Majoritatea chisturilor ovariene dispar de la sine în câteva cicluri menstruale. Totuși, intervenția chirurgicală laparoscopică poate fi necesară în următoarele situații:
- Chisturi persistente: chisturile care nu dispar după câteva luni;
- Chisturi mari: chisturi mai mari de 5-10 cm care provoacă disconfort sau comprimă organele învecinate;
- Chisturi dureroase sau simptomatice: chisturi care cauzează dureri pelviene severe, balonare sau menstruații neregulate;
- Chisturi rupte: chisturi care se sparg și cauzează sângerări interne, necesitând îngrijire medicală imediată;
- Torsiunea ovariană: o afecțiune în care chistul determină răsucirea ovarului, blocând fluxul sanguin;
- Chisturi suspecte sau maligne: chisturi care prezintă caracteristici anormale la ecografie și ridică suspiciuni de cancer ovarian.
Chirurgia laparoscopică pentru chisturile ovariene
Laparoscopia, cunoscută și sub numele de „chirurgie minim-invazivă”, presupune realizarea unor incizii mici în abdomen pentru îndepărtarea chistului, păstrând ovarele intacte.
Pregătirea preoperatorie
Înainte de intervenția chirurgicală laparoscopică, pacienta trebuie să efectueze o serie de investigații, inclusiv:
- Ecografie pelviană sau RMN pentru a evalua dimensiunea, tipul și posibila malignitate a chistului;
- Analize de sânge, inclusiv testul CA-125, un marker tumoral folosit pentru evaluarea riscului de cancer ovarian;
- Evaluare medicală generală pentru a determina dacă pacienta este aptă pentru anestezie.
Etapele intervenției chirurgicale
1. Anestezie: procedura se efectuează sub anestezie generală, asigurându-se că pacienta este complet adormită și nu simte durere.
2. Incizii: chirurgul realizează 2-4 incizii mici (de obicei mai mici de 1 cm) în partea inferioară a abdomenului.
3. Introducerea laparoscopului: un tub subțire și flexibil cu o cameră video (laparoscop) este introdus printr-o incizie, permițând vizualizarea ovarelor pe un monitor.
4. Insuflarea gazului: abdomenul este umplut cu dioxid de carbon pentru a crea spațiu necesar manevrelor chirurgicale.
5. Îndepărtarea chistului: cu ajutorul unor instrumente speciale, chirurgul îndepărtează chistul cu grijă, păstrând țesutul ovarian sănătos.
6. Închiderea inciziilor: după verificarea eventualelor sângerări sau complicații, instrumentele sunt retrase, gazul este eliminat, iar inciziile sunt închise cu fire resorbabile.
Beneficiile chirurgiei laparoscopice pentru chisturile ovariene
Chirurgia laparoscopică a revoluționat gestionarea chisturilor ovariene datorită numeroaselor sale avantaje față de chirurgia deschisă tradițională. Această tehnică minim-invazivă nu doar că oferă o soluție eficientă pentru îndepărtarea chisturilor problematice, dar îmbunătățește și rezultatele pentru pacientă, reducând durerea, timpul de recuperare și riscul de complicații. Femeile care aleg îndepărtarea laparoscopică a chisturilor se bucură de o revenire mai rapidă la activitățile zilnice, un rezultat estetic îmbunătățit și un risc redus de complicații chirurgicale pe termen lung. Mai jos sunt prezentate principalele beneficii ale chirurgiei laparoscopice comparativ cu procedurile clasice deschise:
1. Abordare minim-invazivă
În comparație cu chirurgia deschisă (laparotomia), laparoscopia necesită doar incizii mici—de obicei mai mici de un centimetru—prin care sunt introduse o cameră de dimensiuni reduse și instrumente chirurgicale specializate. Această tehnică reduce semnificativ trauma țesuturilor din jur, deoarece chirurgul poate îndepărta chistul cu grijă, păstrând în același timp țesutul ovarian sănătos. Deoarece inciziile sunt mult mai mici decât cele utilizate în chirurgia deschisă, pacienta se confruntă cu mai puține cicatrici interne, un risc redus de infecție a plăgii și o șansă mai mică de formare a aderențelor, care uneori pot duce la probleme de fertilitate sau dureri pelviene cronice.
2. Recuperare mai rapidă
Unul dintre cele mai importante avantaje ale chirurgiei laparoscopice este timpul mai scurt de recuperare. Deoarece inciziile sunt mici și perturbarea organelor abdominale este minimă, pacientele se recuperează mult mai rapid decât după o intervenție deschisă. Cele mai multe femei pot relua activitățile ușoare zilnice în câteva zile și se pot întoarce la muncă sau la rutina obișnuită în 1-2 săptămâni. În schimb, chirurgia deschisă necesită o spitalizare de câteva zile, urmată de o perioadă de recuperare de 4-6 săptămâni. Această recuperare rapidă permite pacientelor să-și recapete mai repede calitatea vieții, fără a suferi întreruperi semnificative în activitățile personale sau profesionale.
3. Durere redusă
Deoarece chirurgia laparoscopică este mai puțin invazivă, aceasta generează mult mai puțină durere postoperatorie comparativ cu chirurgia deschisă. Inciziile mai mici provoacă mai puține leziuni ale țesuturilor, ceea ce înseamnă că pacientele au o nevoie mai redusă de analgezice puternice, cum ar fi opioidele. Multe femei reușesc să gestioneze disconfortul postoperator cu medicamente fără prescripție medicală, precum ibuprofenul sau paracetamolul. Durerea redusă contribuie, de asemenea, la o revenire mai rapidă la activitățile zilnice, deoarece pacientele nu sunt afectate de un disconfort sever sau de o dependență prelungită de medicamente.
4. Risc mai mic de complicații
Chirurgia laparoscopică este asociată cu un risc mai mic de complicații, inclusiv infecții, sângerare excesivă și formarea de aderențe. Inciziile mici reduc numărul de puncte de intrare pentru bacterii, diminuând astfel probabilitatea infecțiilor postoperatorii. În plus, datorită preciziei cu care este realizată intervenția, există un risc mai scăzut de afectare accidentală a organelor din apropiere, cum ar fi vezica urinară, intestinul sau trompele uterine. O altă preocupare majoră legată de chirurgia deschisă este formarea aderențelor—benzi de țesut cicatricial care pot provoca dureri și infertilitate. Natura minim-invazivă a laparoscopiei ajută la reducerea formării aderențelor, contribuind la menținerea sănătății reproductive a femeilor mai tinere care doresc să aibă copii în viitor.
5. Rezultat estetic îmbunătățit
Deoarece chirurgia laparoscopică necesită doar câteva incizii mici în locul unei tăieturi abdominale mari, rezultatul estetic este considerabil mai bun decât în cazul chirurgiei deschise. Cicatricile mici rezultate în urma laparoscopiei tind să se estompeze în timp și devin abia vizibile, ceea ce le oferă femeilor mai multă încredere în aspectul lor. Acest lucru este deosebit de benefic pentru pacientele mai tinere sau pentru cele preocupate de cicatricile vizibile. De asemenea, datorită procesului mai rapid de vindecare, pacientele pot reveni la activitățile normale, inclusiv exercițiile fizice și înotul, fără a fi nevoie de îngrijiri prelungite ale plăgii, așa cum se întâmplă în cazul chirurgiei deschise.
Optând pentru chirurgia laparoscopică în îndepărtarea chisturilor ovariene, pacientele beneficiază de o procedură mai sigură, mai puțin dureroasă și cu un rezultat estetic superior, având totodată posibilitatea unei reveniri rapide la viața normală. Dacă tu sau cineva cunoscut ați fost diagnosticate cu un chist ovarian și iei în considerare o intervenție chirurgicală, discutarea opțiunilor laparoscopice cu un medic specialist poate contribui la obținerea celui mai bun rezultat posibil.
Recuperare și îngrijire postoperatorie
După o chistectomie ovariană laparoscopică, îngrijirea postoperatorie joacă un rol crucial în asigurarea unei recuperări rapide și fără complicații. Este important ca pacienta să urmeze recomandările medicului, care includ gestionarea corectă a durerii, evitarea efortului fizic intens și monitorizarea atentă a oricăror semne de infecție sau complicații. De asemenea, o alimentație echilibrată și o hidratare corespunzătoare contribuie la refacerea organismului. Respectarea acestor măsuri nu doar că accelerează vindecarea, ci și reduce riscul apariției unor probleme postoperatorii.
Pacientele sunt monitorizate în spital timp de câteva ore și, de obicei, sunt externate în aceeași zi sau după o noapte de spitalizare.
Timpul de recuperare
- Primele zile: odihnă, evitarea activităților intense și hidratare corespunzătoare;
- Prima săptămână: sunt permise activități ușoare, dar trebuie evitat ridicatul greutăților;
- La 2 săptămâni postoperator: majoritatea pacientelor pot reveni la muncă sau la activitățile de rutină;
- În 4-6 săptămâni: recuperare completă, cu permisiunea de a relua exercițiile fizice și activitatea sexuală.
Semne de complicații la care să fii atentă
- Febră persistentă peste 38°C
- Durere abdominală severă sau umflături
- Sângerări vaginale abundente
- Semne de infecție (roșeață, puroi sau secreții urât mirositoare la locul inciziei)
- Dificultăți la urinare sau greață severă
Dacă apar oricare dintre aceste simptome, este necesară asistență medicală imediată.
Riscuri și complicații posibile
Deși chirurgia laparoscopică este în general sigură, pot exista unele riscuri, printre care:
- Infecție la locul inciziei;
- Sângerare sau formarea unui hematom;
- Leziuni ale organelor din apropiere (intestine, vezică urinară, vase de sânge);
- Formarea de adeziuni (țesut cicatricial în interiorul abdomenului);
- Recidiva chisturilor în unele cazuri;
Un chirurg experimentat și respectarea recomandărilor postoperatorii pot reduce semnificativ aceste riscuri.
De ce să alegi chirurgia laparoscopică pentru chisturile ovariene?
Chirurgia laparoscopică este o opțiune extrem de eficientă și minim-invazivă pentru tratarea chisturilor ovariene. Aceasta oferă o recuperare mai rapidă, cicatrici minime și mai puține complicații comparativ cu chirurgia deschisă tradițională. Dacă prezinți simptome de chist ovarian sau ți s-a recomandat intervenția chirurgicală, consultarea unui chirurg laparoscopic experimentat te poate ajuta să alegi cea mai bună soluție.