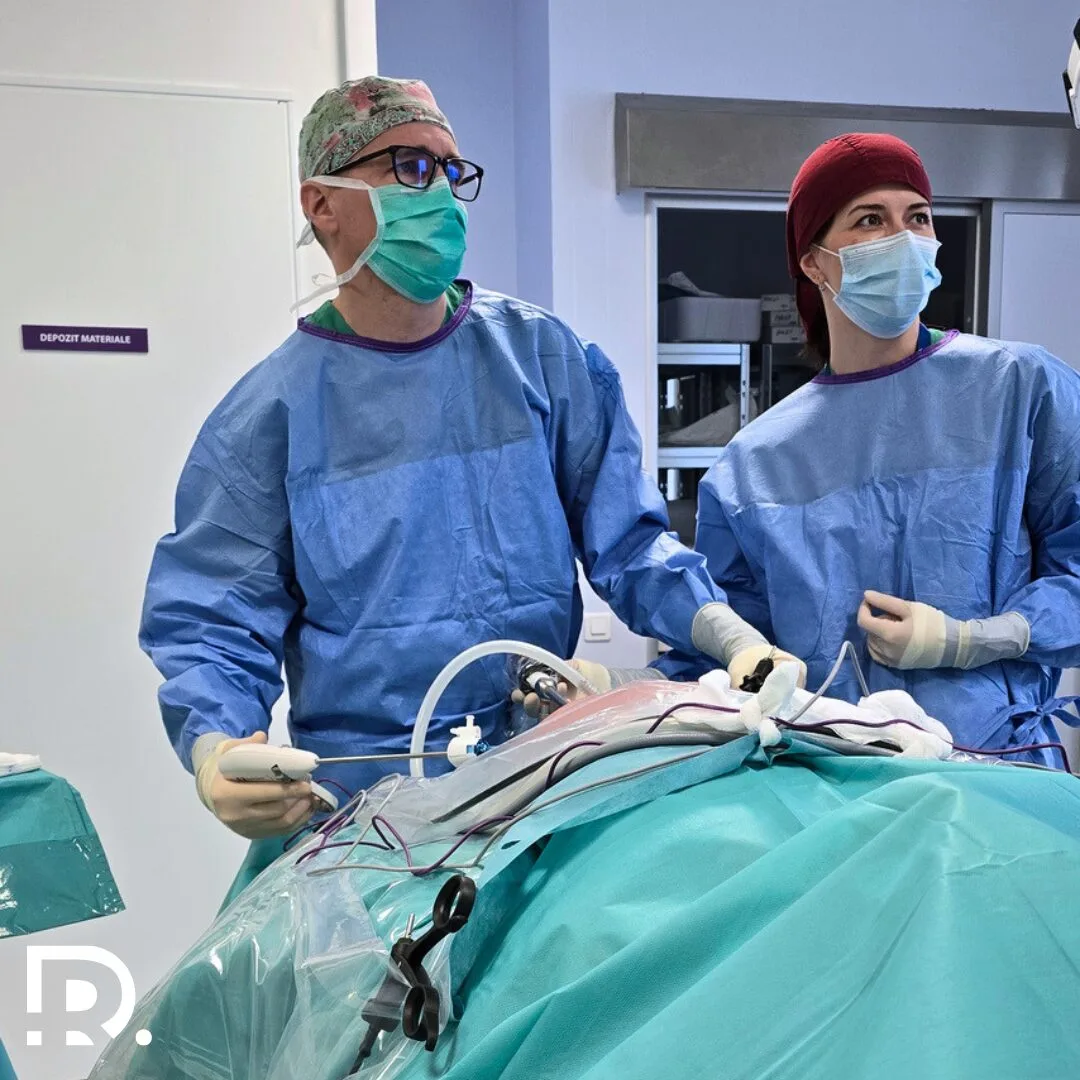
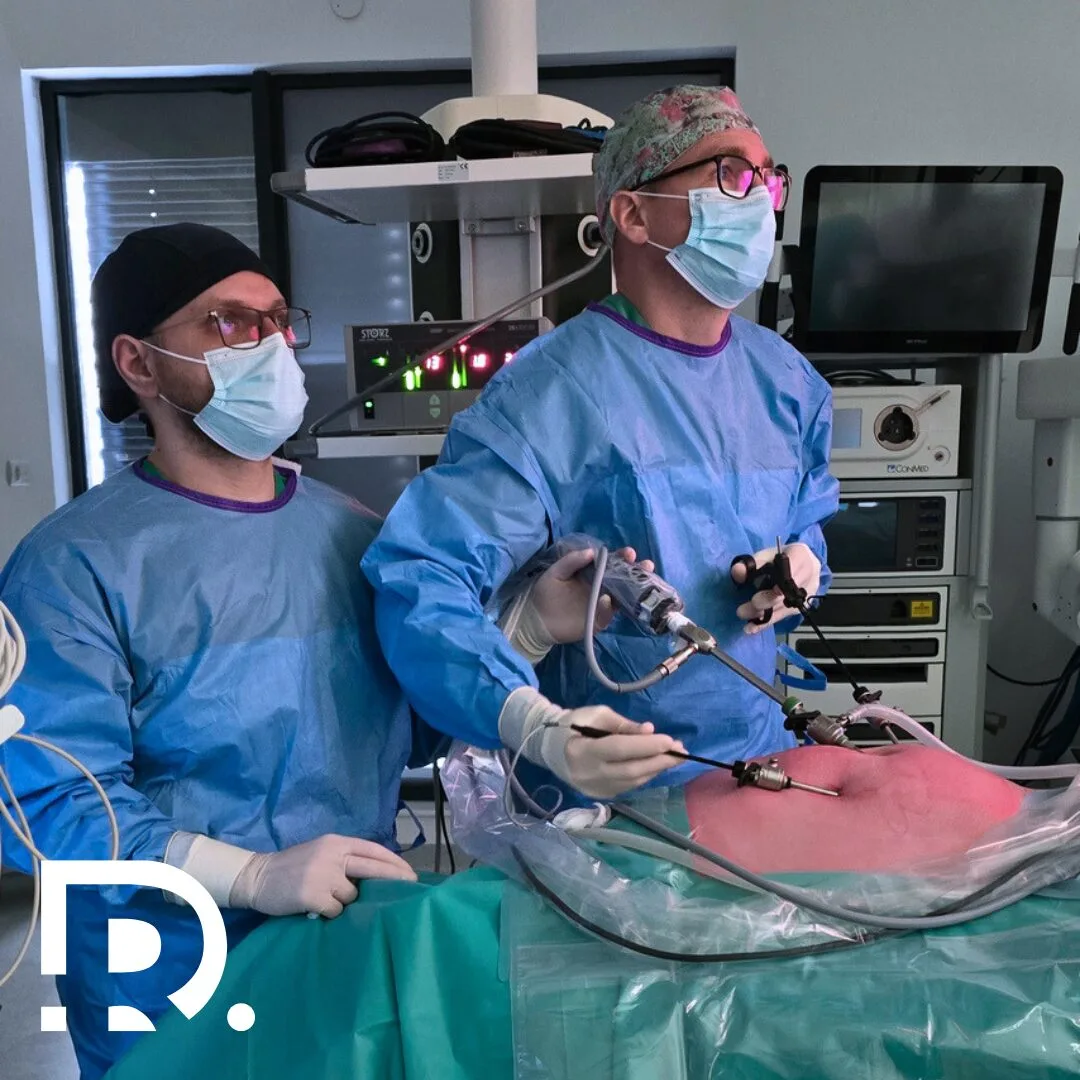
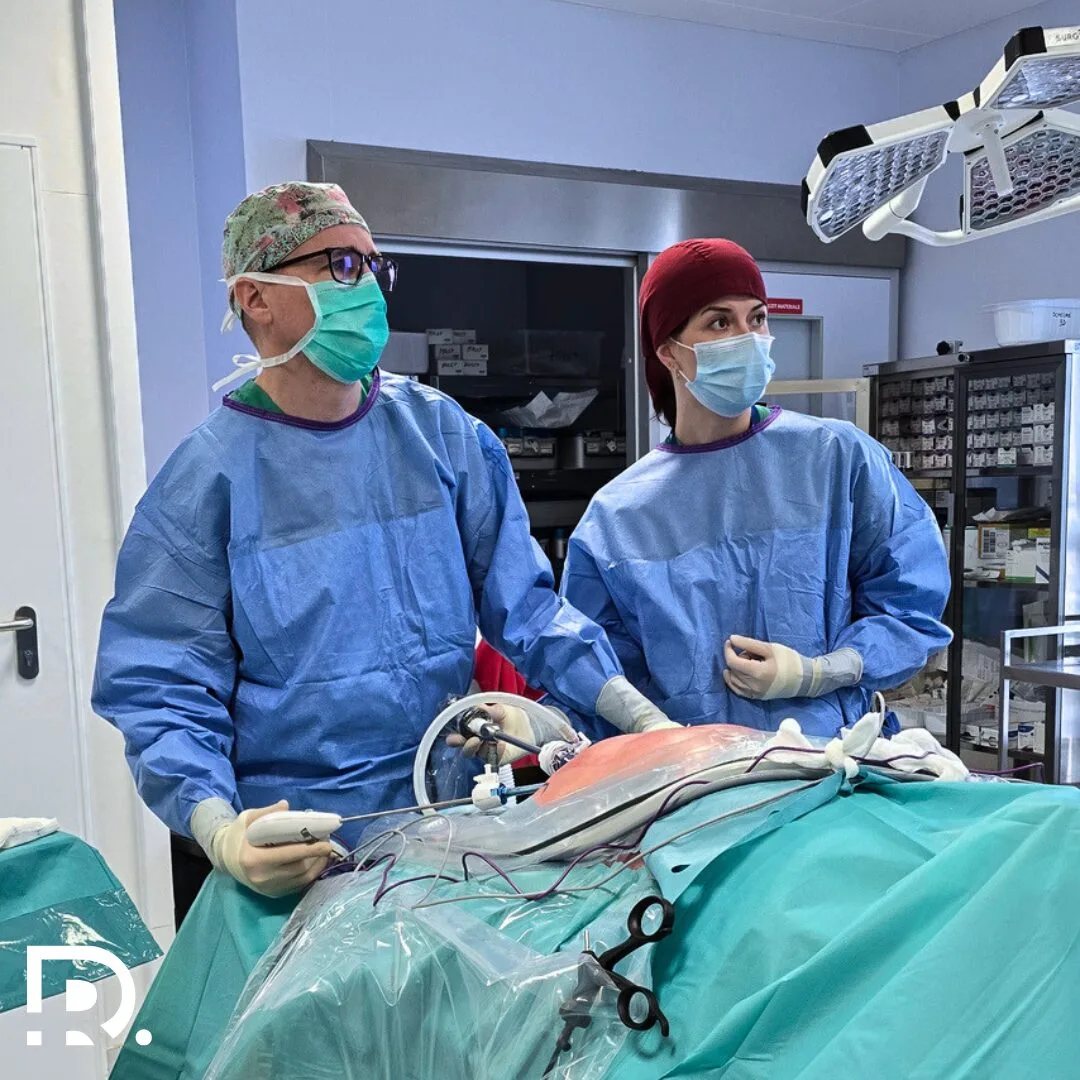
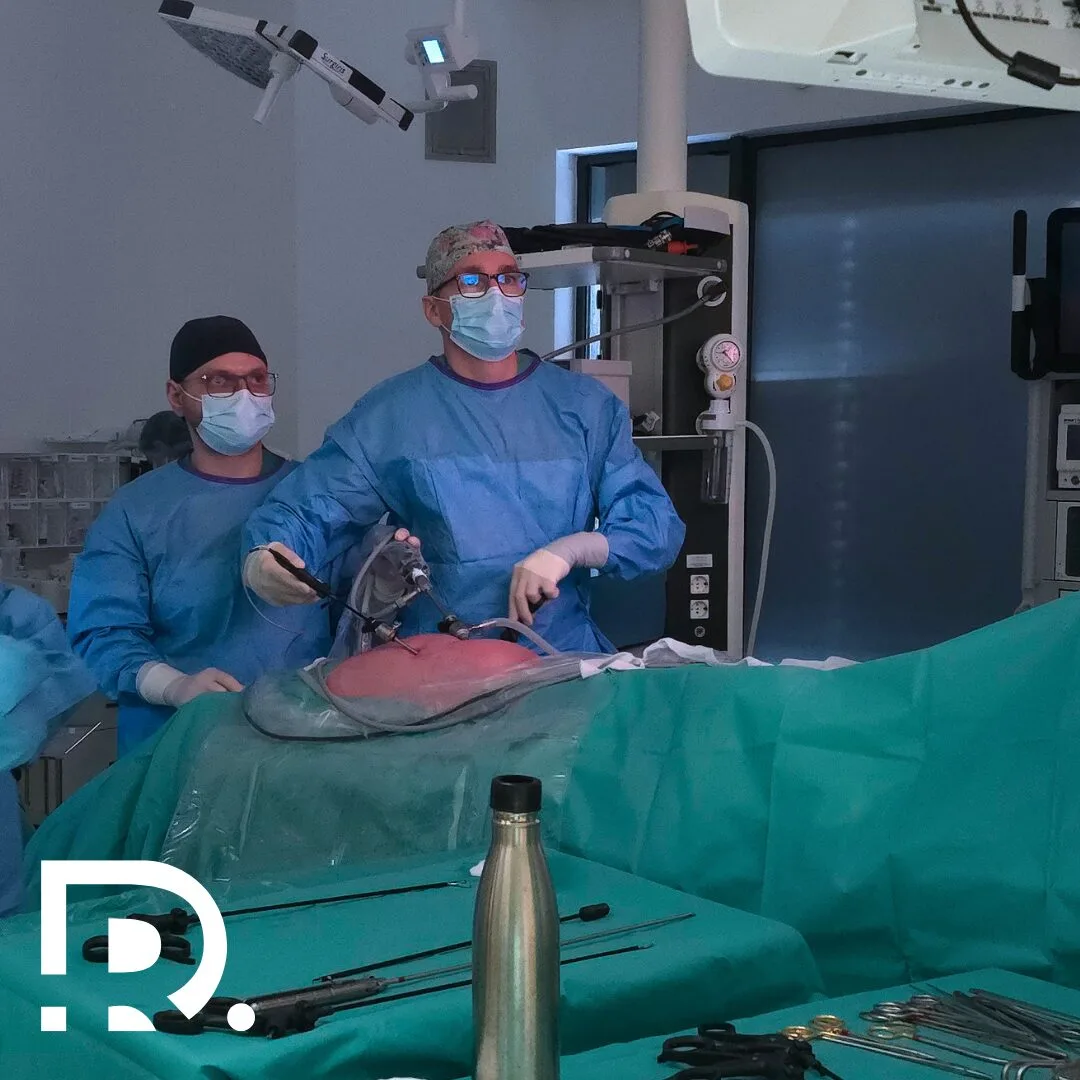
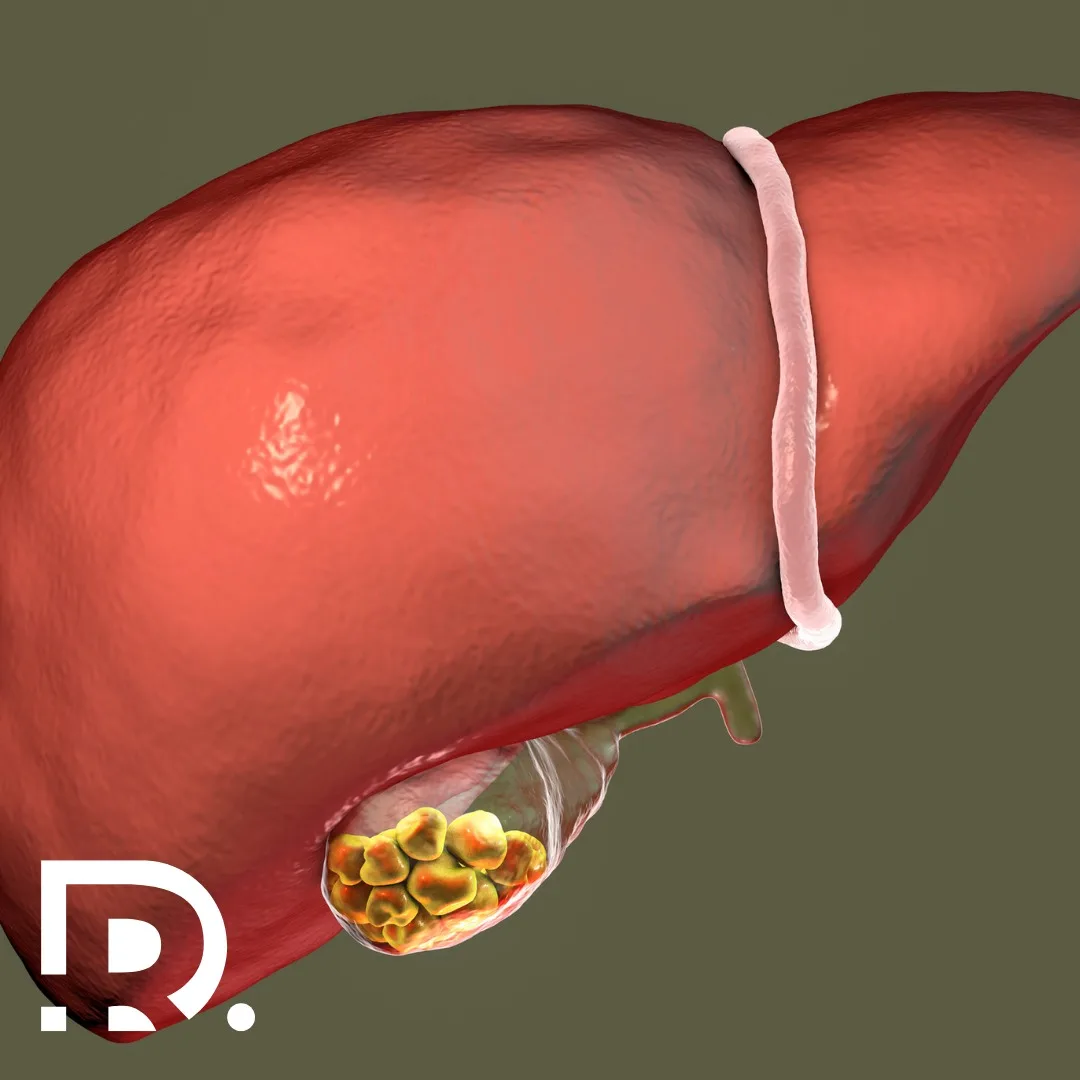
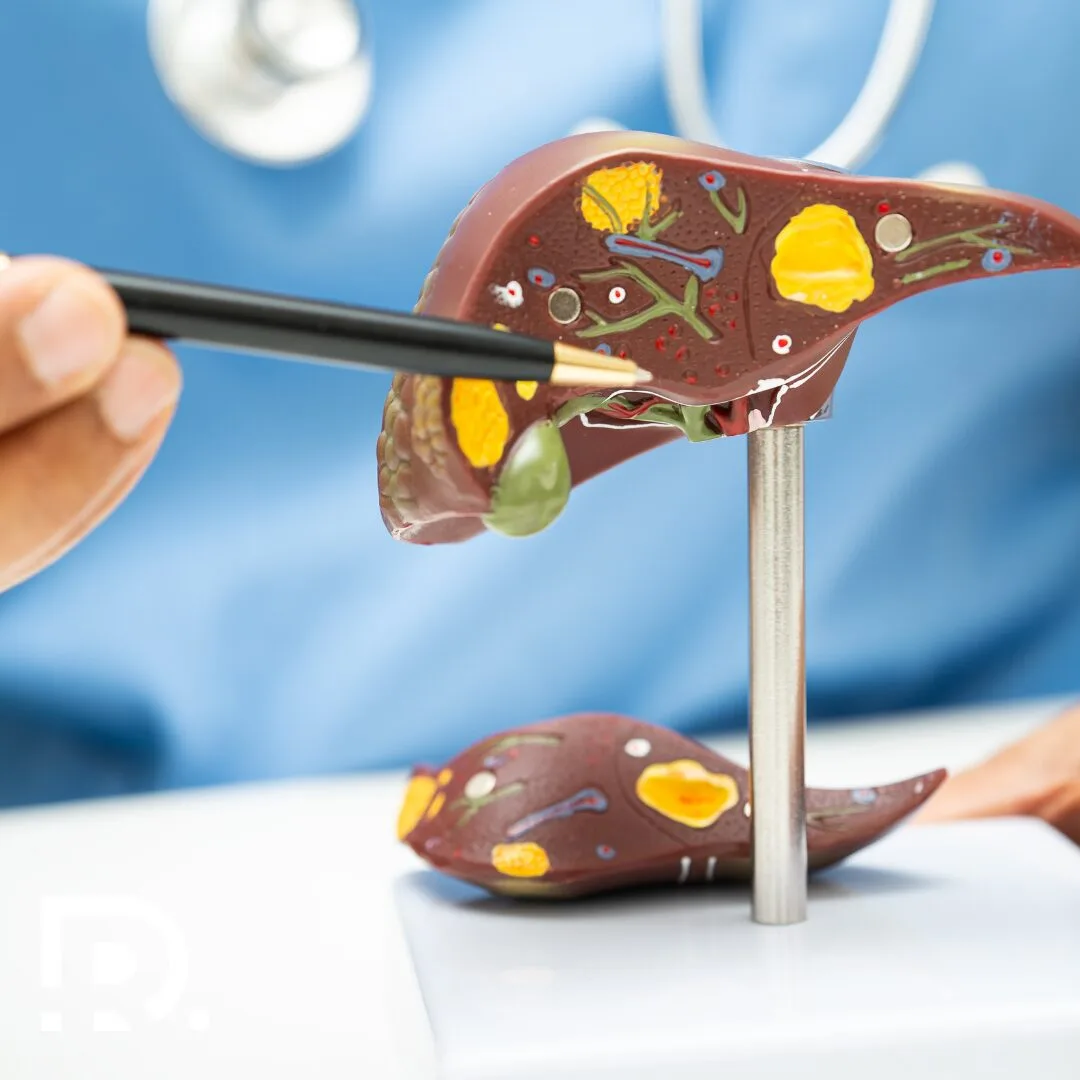
Regim alimentar după operație hernie inghinală: Alimente permise vs alimente interzise
Regim alimentar după operație hernie inghinală reprezintă unul dintre cei mai importanți factori care influențează recuperarea postoperatorie, confortul digestiv și viteza de vindecare a pacientului. După intervenția chirurgicală, organismul are nevoie de nutrienți corect aleși pentru a reduce inflamația, a preveni constipația și a evita presiunea excesivă asupra peretelui abdominal. Dacă urmează să treci printr-o intervenție pentru hernie inghinală sau te afli deja în perioada de recuperare, este important să cunoști recomandările alimentare corecte. Informarea corectă despre intervențiile minim-invazive și recuperarea postoperatorie modernă te poate ajuta să ai o recuperare mai rapidă și mai confortabilă. Ce presupune recuperarea și de ce contează un regim alimentar după operație hernie inghinală? Perioada de recuperare după intervenția pentru hernie inghinală reprezintă o etapă extrem de importantă pentru vindecarea corectă a peretelui abdominal și pentru reducerea riscului de complicații postoperatorii. Deși tehnicile moderne de chirurgie laparoscopică și robotică permit externarea rapidă și o mobilizare precoce, organismul are nevoie de timp pentru refacerea țesuturilor afectate în timpul intervenției. Din acest motiv, respectarea unui regim alimentar după operație hernie inghinală poate influența semnificativ confortul pacientului și evoluția recuperării. În primele zile după operație, organismul trece printr-o perioadă de adaptare. Anestezia generală, medicația pentru controlul durerii și stresul chirurgical pot încetini tranzitul intestinal și pot afecta temporar digestia. Mulți pacienți se confruntă cu balonare, senzație de abdomen tensionat, constipație sau episoade ușoare de greață. Tocmai de aceea, un regim alimentar după operație hernie inghinală trebuie să fie cât mai echilibrat și să includă alimente ușor de digerat, care să nu suprasolicite sistemul digestiv. Un alt aspect important al recuperării îl reprezintă prevenirea creșterii presiunii intraabdominale. Efortul intens la defecație, episoadele severe de constipație sau mesele foarte abundente pot pune presiune pe zona operată și pot accentua durerea locală. În unele cazuri, aceste situații pot afecta procesul de cicatrizare. Din acest motiv, medicii recomandă un regim alimentar după operație hernie inghinală bazat pe mese mici și regulate, bogate în nutrienți esențiali și fibre alimentare. Proteinele joacă un rol fundamental în vindecarea postoperatorie. Refacerea țesuturilor necesită aminoacizi, iar aportul adecvat de proteine poate accelera procesul de cicatrizare. De aceea, în cadrul unui regim alimentar după operație hernie inghinală, sunt recomandate surse de proteine ușor digerabile precum peștele, ouăle, iaurtul sau carnea slabă preparată dietetic. În același timp, trebuie evitate alimentele foarte grase sau prăjite, deoarece acestea pot încetini digestia și pot accentua disconfortul abdominal. Hidratarea are și ea un rol esențial în recuperare. Consumul suficient de apă contribuie la prevenirea constipației și la menținerea unui tranzit intestinal normal. Chiar și cel mai bine structurat regim alimentar după operație hernie inghinală poate deveni ineficient dacă organismul nu primește suficiente lichide. În general, pacienții sunt sfătuiți să consume apă constant pe parcursul zilei și să limiteze băuturile carbogazoase sau alcoolul în perioada postoperatorie. În chirurgia modernă, recuperarea după hernia inghinală este mult mai rapidă decât în trecut, mai ales datorită tehnicilor minim-invazive. Totuși, acest lucru nu înseamnă că organismul nu are nevoie de susținere nutrițională adecvată. Un regim alimentar după operație hernie inghinală corect adaptat poate reduce inflamația, poate susține imunitatea și poate ajuta pacientul să își reia activitățile zilnice într-un timp mai scurt. De asemenea, alimentația influențează nivelul de energie al pacientului. După intervenție, organismul consumă resurse importante pentru vindecare, iar mesele dezechilibrate pot accentua senzația de oboseală. Introducerea treptată a alimentelor bogate în vitamine, minerale și antioxidanți contribuie la susținerea proceselor metabolice implicate în recuperare. Mulți pacienți întreabă ce ai voie sa mananci dupa operatia de hernie inghinala și dacă există restricții severe. În realitate, alimentația trebuie adaptată individual, însă principiul de bază rămâne același: evitarea alimentelor care produc balonare, digestie dificilă sau constipație. De aceea, un regim alimentar după operație hernie inghinală nu înseamnă înfometare sau restricții drastice, ci alegeri alimentare inteligente care susțin vindecarea organismului. Primele 24-48 de ore și rolul unui regim alimentar după operație hernie inghinală Primele două zile după intervenția chirurgicală sunt extrem de importante pentru recuperarea pacientului și pentru adaptarea organismului după efectele anesteziei și ale procedurii operatorii. În această perioadă, sistemul digestiv poate funcționa mai lent, iar tranzitul intestinal poate fi temporar afectat. Din acest motiv, un regim alimentar după operație hernie inghinală trebuie reluat progresiv și adaptat toleranței digestive individuale. În primele ore după operație, alimentația începe de regulă cu lichide clare. Apa plată consumată în cantități mici și dese este esențială pentru hidratare și pentru reducerea senzației de uscăciune cauzate de anestezie. Pe lângă apă, medicii recomandă frecvent ceaiuri neîndulcite, supă clară strecurată sau compot fără zahăr. Aceste lichide sunt ușor tolerate și permit evaluarea modului în care organismul reacționează după intervenție. Pe măsură ce greața dispare și tranzitul intestinal începe să se reactiveze, pacientul poate introduce treptat alimente semisolide. Un regim alimentar după operație hernie inghinală în această etapă trebuie să includă preparate simple, cu digestie ușoară și conținut redus de grăsimi. Supele cremă, piureurile de legume, orezul fiert și iaurtul simplu sunt printre cele mai recomandate opțiuni alimentare în primele 24-48 de ore. Mulți pacienți întreabă ce ai voie sa mananci dupa operatia de hernie inghinala imediat după externare. Deși nu există o listă universală valabilă pentru toată lumea, principiul de bază este evitarea alimentelor care pot provoca balonare, constipație sau digestie dificilă. Organismul este încă într-o fază sensibilă, iar mesele foarte abundente sau bogate în grăsimi pot accentua disconfortul abdominal. În această perioadă, aportul de proteine începe să devină important pentru procesul de vindecare. Totuși, sursele proteice trebuie introduse gradual și preparate dietetic. Un regim alimentar după operație hernie inghinală poate include cantități mici de carne slabă fiartă sau preparată la abur, ouă moi și lactate ușoare, în funcție de toleranța digestivă a pacientului. Tot în primele zile, prevenirea constipației este esențială. Medicația antialgică, în special opioidele, poate încetini tranzitul intestinal și poate favoriza dificultățile la eliminarea scaunului. Efortul de defecație poate crește presiunea intraabdominală și poate provoca durere în zona operată. Din acest motiv, un regim alimentar după operație hernie inghinală trebuie să includă suficiente lichide și alimente ușor digerabile care susțin tranzitul intestinal. Pacienții … Citește mai mult