Rezecția gastrică laparoscopică
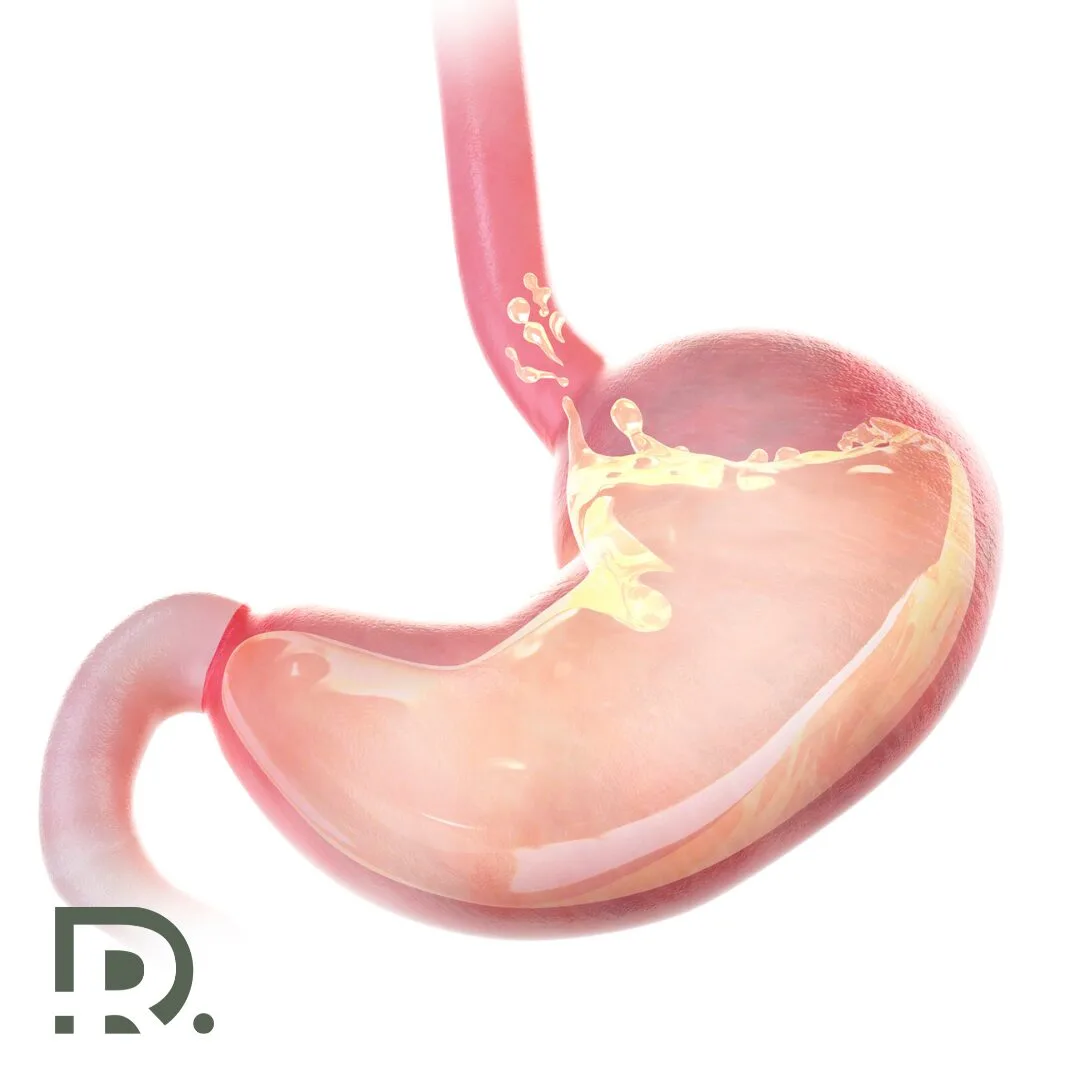
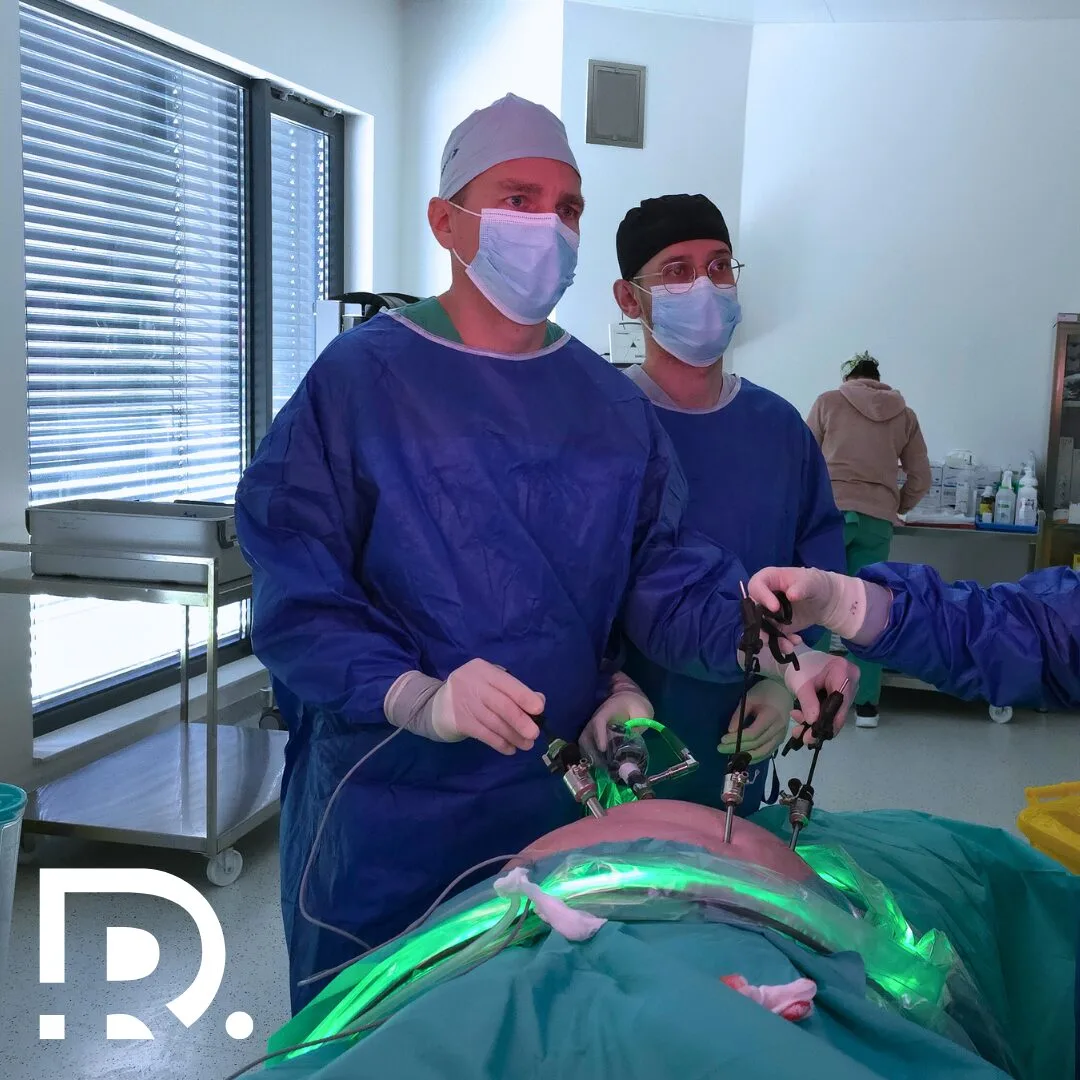
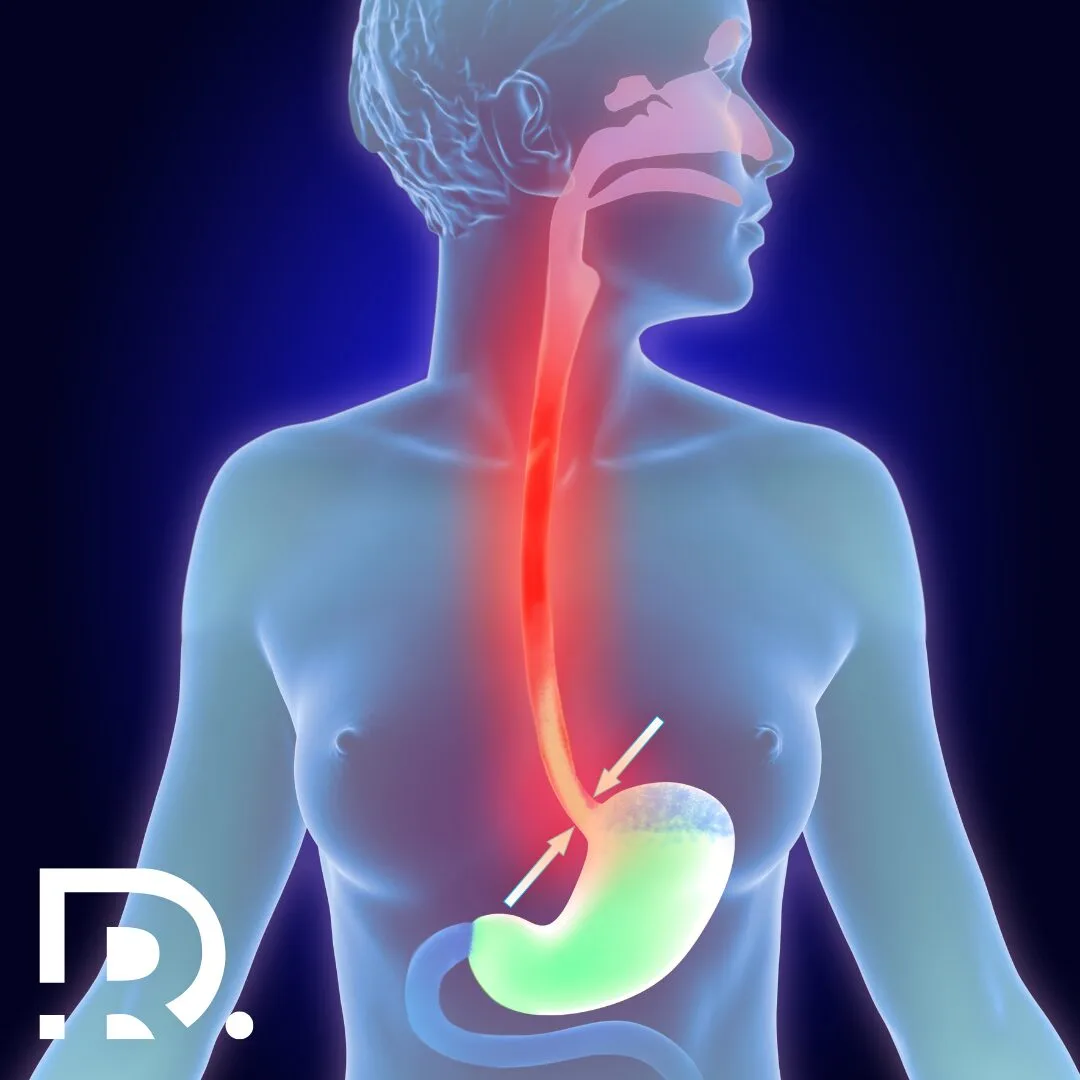
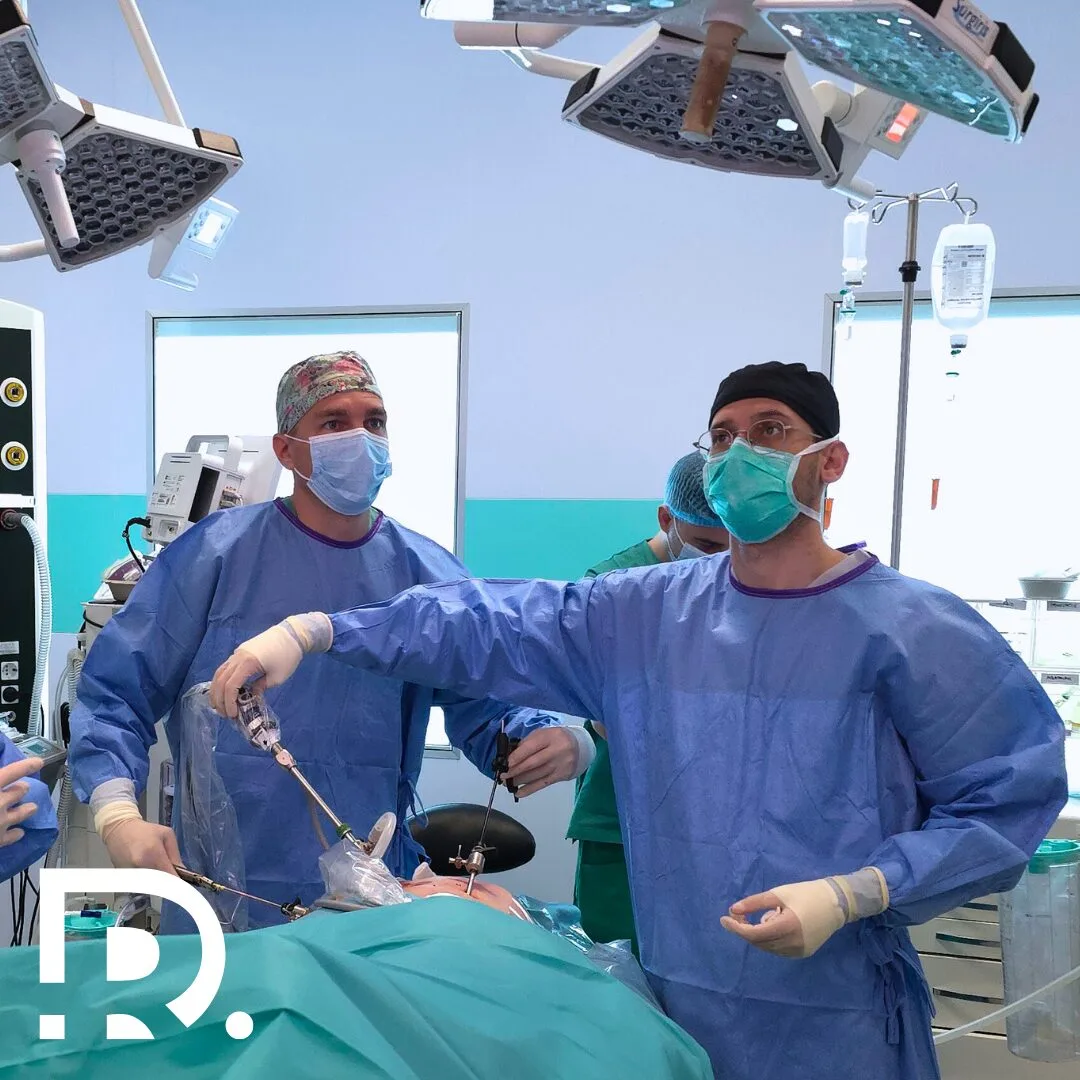
Rezecția gastrică laparoscopică reprezintă una dintre cele mai importante evoluții ale chirurgiei digestive moderne. Este o intervenție care schimbă radical modul în care tratăm afecțiunile gastrice severe, oferind pacienților șanse reale de vindecare, cu un impact mult mai redus asupra organismului. În ultimii ani, chirurgia minim-invazivă a devenit standardul de aur în numeroase patologii, iar stomacul nu face excepție. Pentru pacient, diferența dintre o intervenție clasică și una laparoscopică poate însemna mai puțină durere, o recuperare mai rapidă și o reintegrare precoce în viața de zi cu zi. Pentru chirurg, înseamnă precizie, control și respectarea țesuturilor sănătoase. Află în continuare ce este rezecția gastrică laparoscopică din perspectiva unui chirurg generalist. Informațiile sunt oferite în contextul practicii medicale a Dr. Drașovean Radu, medic primar chirurgie generală, specializat în chirurgia minim-invazivă (laparoscopică și robotică). Ce este rezecția gastrică laparoscopică? Rezecția gastrică laparoscopică este o procedură chirurgicală modernă, minim-invazivă, utilizată pentru tratarea unor afecțiuni ale stomacului care nu pot fi gestionate eficient prin tratament medicamentos sau endoscopic. Intervenția presupune îndepărtarea parțială sau totală a stomacului, folosind tehnica laparoscopică, fără a fi necesară o incizie abdominală mare, specifică chirurgiei clasice. Accesul chirurgical se realizează prin mai multe incizii de mici dimensiuni, de regulă cuprinse între 5 și 12 mm. Prin aceste incizii sunt introduse instrumente chirurgicale fine și o cameră video de înaltă rezoluție, care transmite imagini mărite ale câmpului operator pe un monitor. Această vizualizare detaliată permite chirurgului să identifice cu precizie structurile anatomice, vasele de sânge și zonele afectate, crescând siguranța intervenției. Obiectivul principal al rezecției gastrice laparoscopice este îndepărtarea segmentului de stomac afectat de boală, respectând în același timp principiile funcționale și, atunci când este cazul, oncologice. Se urmărește păstrarea unei digestii cât mai apropiate de normal, reducerea traumatismului chirurgical și scăderea riscului de complicații postoperatorii. Tehnica minim-invazivă contribuie semnificativ la reducerea durerii, la reluarea mai rapidă a tranzitului intestinal și la o recuperare generală mai ușoară pentru pacient. În funcție de localizarea și extensia leziunii, rezecția gastrică poate fi de două tipuri. Rezecția gastrică parțială presupune îndepărtarea doar a unei porțiuni din stomac, de obicei zona afectată, cu păstrarea restului organului. Această variantă este preferată ori de câte ori este posibil, deoarece menține o parte importantă din funcția de rezervor gastric și facilitează adaptarea digestivă postoperatorie. Rezecția gastrică totală, cunoscută și sub denumirea de gastrectomie totală, implică excizia completă a stomacului. Aceasta este indicată în situațiile în care boala este extinsă sau localizată astfel încât nu permite conservarea unei porțiuni funcționale. După îndepărtarea stomacului, continuitatea tubului digestiv este restabilită prin conectarea esofagului direct la intestinul subțire. Indicația pentru rezecția gastrică laparoscopică nu este una standardizată, ci se stabilește individual pentru fiecare pacient. Decizia se bazează pe evaluarea clinică atentă, investigațiile imagistice, endoscopia digestivă superioară și, atunci când este necesar, rezultatul examenului histopatologic. Toți acești factori permit alegerea tipului de rezecție adecvat și a abordului chirurgical optim, adaptat fiecărui caz în parte. Când este indicată rezecția gastrică? Decizia de a efectua o rezecție gastrică laparoscopică nu este niciodată una superficială. Este rezultatul unei evaluări medicale riguroase, care ia în considerare boala de bază, stadiul acesteia și starea generală a pacientului. Cancerul gastric Cea mai frecventă indicație pentru rezecția gastrică este cancerul gastric. În stadiile localizate sau local-avansate, chirurgia rămâne singura opțiune cu potențial curativ. Rezecția laparoscopică este indicată în special în stadiile incipiente și intermediare, atunci când criteriile oncologice pot fi respectate integral. Se urmărește excizia tumorii cu margini de siguranță și efectuarea limfadenectomiei corespunzătoare. Tumori benigne și leziuni precanceroase Anumite tumori gastrice benigne, polipi voluminoși sau leziuni cu potențial malign pot necesita rezecție gastrică. În aceste situații, abordul laparoscopic oferă rezultate excelente, cu traumă minimă. Ulcer gastric complicat Ulcerele gastrice care sângerează repetat, perforează sau nu răspund la tratament medicamentos pot impune rezecția segmentului afectat. Intervenția laparoscopică este o soluție modernă și eficientă în astfel de cazuri. Alte indicații selectate În cazuri rare, rezecția gastrică poate fi indicată în anumite sindroame genetice sau afecțiuni funcționale severe, atent selecționate. De ce contează abordul laparoscopic? Chirurgia laparoscopică a stomacului nu este doar o alternativă estetică la chirurgia clasică. Este o abordare care schimbă fundamental experiența pacientului și evoluția postoperatorie. Prin incizii mici, se reduce semnificativ trauma asupra peretelui abdominal. Acest lucru se traduce prin durere postoperatorie mai redusă, necesar scăzut de analgezice și mobilizare precoce. Vizualizarea mărită a câmpului operator permite identificarea precisă a vaselor de sânge și a structurilor anatomice delicate. Astfel, riscul de sângerare și de leziuni accidentale este mai mic. Un alt avantaj major este recuperarea digestivă mai rapidă. Tranzitul intestinal se reia mai devreme, iar pacientul poate începe alimentația progresivă într-un interval mai scurt. 👉 Dacă ai primit recomandarea pentru rezecție gastrică și vrei să afli dacă abordul laparoscopic este potrivit pentru tine, o consultație de specialitate este primul pas corect. Tipuri de rezecție gastrică laparoscopică Alegerea tipului de rezecție depinde de localizarea bolii, extensia acesteia și obiectivele terapeutice. Rezecția gastrică subtotală Este cea mai frecvent utilizată tehnică. Presupune îndepărtarea porțiunii inferioare sau superioare a stomacului, păstrând o parte funcțională. Continuitatea digestivă este refăcută prin anastomoze digestive adaptate fiecărui caz. Această variantă este preferată atunci când este posibil, deoarece păstrează o parte din funcția de rezervor gastric. Gastrectomia totală Se practică atunci când boala afectează o mare parte din stomac sau când criteriile oncologice impun excizia completă. După îndepărtarea stomacului, esofagul este conectat direct la intestinul subțire. Deși este o intervenție complexă, abordul laparoscopic oferă beneficii importante chiar și în aceste cazuri dificile. Pregătirea preoperatorie a pacientului Succesul rezecției gastrice laparoscopice începe cu o pregătire corectă. Aceasta include evaluarea atentă a stării generale, a funcției cardiace și pulmonare, precum și stadializarea exactă a bolii. Pacientul va efectua investigații imagistice precum endoscopia digestivă superioară, tomografia computerizată și, în anumite cazuri, ecografia endoscopică. Analizele de sânge completează tabloul clinic. Optimizarea nutrițională este extrem de importantă, mai ales la pacienții oncologici. Un status nutrițional bun reduce riscul de complicații și favorizează vindecarea. Înainte de intervenție, pacientul este informat detaliat despre procedură, riscuri și beneficiile chirurgiei minim-invazive. Cum decurge intervenția chirurgicală? … Citește mai mult