Apendicita este o urgență chirurgicală care afectează aproximativ 7% din populație în cursul vieții. Deși apendicele este un organ mic, situat în partea dreaptă jos a abdomenului, inflamația sa poate deveni rapid o problemă gravă, cu risc de complicații fatale. Ca medic primar chirurgie generală, specializat în chirurgia minim-invazivă (laparoscopică și robotică), întâlnesc frecvent pacienți care subestimează simptomele inițiale, ajungând la spital în stadiu avansat.
Acest articol vă va dezvălui mecanismele din spatele apendicitei, semnele de avertizare și avantajele intervențiilor moderne. Dacă aveți dureri abdominale persistente, nu amânați consultul medical – o perforație a apendicelui poate duce la infecții generalizate în doar 48 de ore!
Ce este apendicita și care este rolul apendicelui?
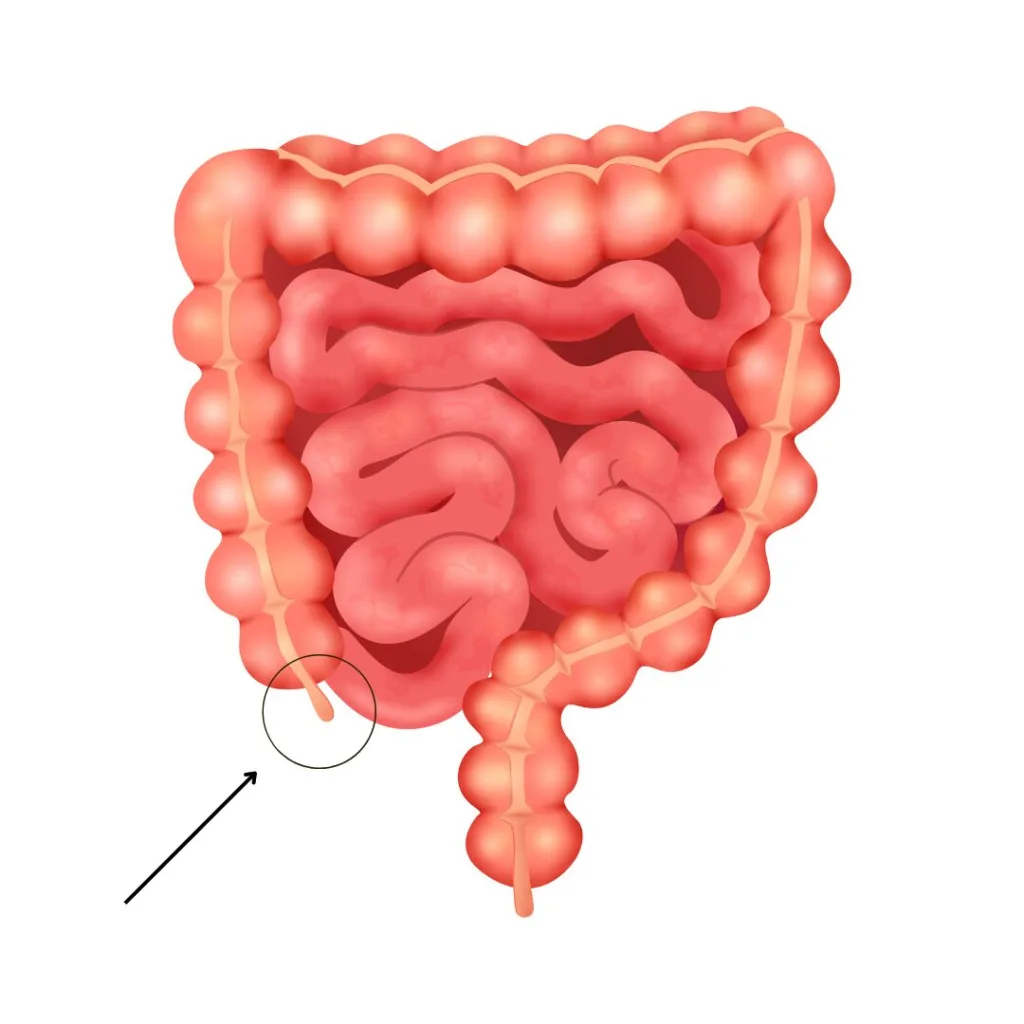
Structura și localizarea apendicelui
Apendicele este un organ tubular subțire, cu o lungime între 5 și 10 cm, situat în partea dreaptă a abdomenului. Este atașat de cecum – prima porțiune a colonului, la nivelul unde intestinul subțire se conectează cu cel gros. Poziția sa exactă poate varia: în 65% din cazuri, apendicele este retrocecal (se află în spatele cecului), dar poate fi și pelvian (coborât în regiunea pelvică) sau subhepatic (sub ficat). Această variabilitate anatomică explică de ce uneori simptomele apendicitei pot fi confundate cu alte afecțiuni abdominale.
Funcția apendicelui: mai mult decât un organ vestigial
Mult timp, apendicele a fost considerat un organ vestigial, fără funcție relevantă. Însă cercetările recente au demonstrat că are un rol important în sistemul imunitar și în menținerea sănătății intestinale. Apendicele adăpostește o rezervă de bacterii benefice (microbiota intestinală), care pot repopula colonul după episoade de diaree sau tratamente cu antibiotice. De asemenea, produce celule imune și imunoglobuline (anticorpi), care contribuie la apărarea organismului împotriva patogenilor. Aceste descoperiri au schimbat percepția asupra acestui organ, deși inflamația sa – apendicita – rămâne o urgență medicală frecventă și imprevizibilă.
Cum se dezvoltă apendicita?
Apendicita apare atunci când lumenul (spațiul interior) apendicelui se blochează. Obstrucția poate fi cauzată de fecalite (bucăți de materie fecală uscată), hiperplazia limfoidă (umflarea țesutului limfoid) sau corpuri străine (semințe, paraziți). Blocajul duce la acumularea de mucus și creșterea presiunii în interiorul apendicelui. Acest lucru compromite fluxul sanguin (ischemie), iar țesutul, lipsit de oxigen și nutrienți, începe să se necrozeze.
Dacă obstrucția persistă, peretele apendicelui se perforează în aproximativ 48-72 de ore, iar bacteriile din interior (precum Escherichia coli) se răspândesc în cavitatea abdominală. Aceasta declanșează o infecție severă (peritonită) sau formarea de abcese, punând viața pacientului în pericol.
Cauzele apendicitei: de la blocaje la infecții
Apendicita apare în majoritatea situațiilor din cauza obstrucției lumenului apendicelui – canalul îngust prin care circulă mucusul și alte secreții. Această blocare poate fi declanșată de mai mulți factori, iar mecanismul exact variază în funcție de situație.
Fecalitele sunt una dintre cele mai frecvente cauze. Acestea sunt aglomerări compacte de materii fecale, săruri minerale și fibre care se usucă și se întăresc în timp. Persoanele cu o dietă săracă în fibre sau cu hidratare insuficientă au un risc crescut, deoarece fibrele mențin materia fecală moale, iar lichidele facilitează eliminarea acesteia. Când fecalitele se acumulează în apendice, ele blochează fluxul natural, creând o presiune crescândă care duce la inflamație.
Hiperplazia limfoidă este un alt mecanism important. Țesutul limfoid din peretele apendicelui se poate umfla excesiv ca răspuns la infecții virale sau bacteriene, precum gastroenterita. Această umflătură reduce diametrul lumenului, blocând trecerea secrețiilor. Deși hiperplazia este adesea temporară, în unele cazuri poate persista suficient de mult pentru a declanșa apendicita.
Corpurile străine nu trebuie ignorate. Semințele neingestate, paraziții intestinali (cum ar fi viermii oxiuri) sau chiar calculi biliari migrați pot obstrucționa apendicele. Acestea acționează ca un dop fizic, perturbând funcția normală a organului.
Odată ce obstrucția este stabilită, infecțiile bacteriene devin inevitabile. Blocajul favorizează proliferarea rapidă a bacteriilor precum Escherichia coli, Klebsiella pneumoniae și Pseudomonas aeruginosa. Aceste microbiote intestinale patogene invadează peretele apendicelui, provocând inflamație purulentă, necroză tisulară și, în final, perforație. Fără intervenție, bacteriile se răspândesc în cavitatea abdominală, ducând la peritonită sau sepsis.
Factori de risc ascunși pot crește probabilitatea apariției apendicitei. De exemplu, vârsta joacă un rol crucial: 70% din cazuri apar la persoanele între 10 și 30 de ani, probabil datorită anatomiei apendicelui (lumen mai îngust) și expunerii frecvente la infecții gastrointestinale în această perioadă. Totuși, copiii sub 5 ani și adulții peste 50 de ani nu sunt excluși – la aceștia, diagnosticul este adesea întârziat din cauza simptomelor atipice.
Predispoziția genetică este de asemenea semnificativă. S-a observat că persoanele cu antecedente familiale de apendicită au risc crescut, probabil datorită moștenirii unor trăsături anatomice (apendice mai lung sau tortuos) sau a unor particularități ale sistemului imun.
Bolile inflamatorii intestinale cronice, precum colita ulcerativă sau boala Crohn, pot contribui indirect. Inflamația persistentă a colonului se extinde uneori și la apendice, slăbind peretele său și facilitând infecțiile.
Nu subestimați o durere abdominală care persistă peste 6 ore! Apendicita poate evolua rapid spre complicații.
Simptomele apendicitei: de la semne clasice la variante atipice
Simptomele tipice ale apendicitei încep cu durere periombilicală (în jurul buricului), care migrează în cadran inferior drept al abdomenului în 12-24 de ore. Febra moderată (37.5-38.5°C) este însoțită de frisoane și transpirații. Aproape 90% dintre pacienți raportează pierderea apetitului și grețuri. Un semn clinic specific este semnul Blumberg – durerea care apare la eliberarea bruscă a presiunii în zona afectată.
Cazurile atipice pot face diagnosticul mai dificil. La copii, durerea este adesea mai difuză, iar febra poate depăși 39°C. La femeile însărcinate, poziția apendicelui este modificată datorită uterului mărit, iar durerea poate fi confundată cu contracții. La persoanele în vârstă, semnele pot fi atenuate din cauza răspunsului imun slab.
Durerea care se intensifică la mișcare, tuse sau respirație adâncă indică iritarea peritoneului – un motiv de intervenție imediată.
Diagnosticul apendicitei: pași esențiali pentru evitarea erorilor
Diagnosticul începe cu un examen clinic amănunțit. Medicul evaluează sensibilitatea localizată, prezența rigidității abdominale și semne specifice, precum semnul Rovsing (durere în partea dreaptă la palparea părții stângi). Investigațiile de laborator, precum hemograma, pot confirma inflamația prin creșterea leucocitelor (>10.000/mm³) și a neutrofilelor (>75%). Proteina C reactivă (PCR) este un alt marker important, cu valori peste 10 mg/l susținând diagnosticul.
Imaginile medicale joacă un rol crucial. Ecografia abdominală detectează apendicele inflamat (diametru >6 mm) și exclude alte afecțiuni, precum chisturile ovariene sau litiaza biliară. Tomografia computerizată (CT) este utilizată în cazuri speciale sau la pacienții obezi, oferind o precizie de peste 95%.
Diagnosticul diferențial este esențial, deoarece apendicita poate fi confundată cu colica biliară, infecția renală, torsiunea ovariană sau diverticulită.
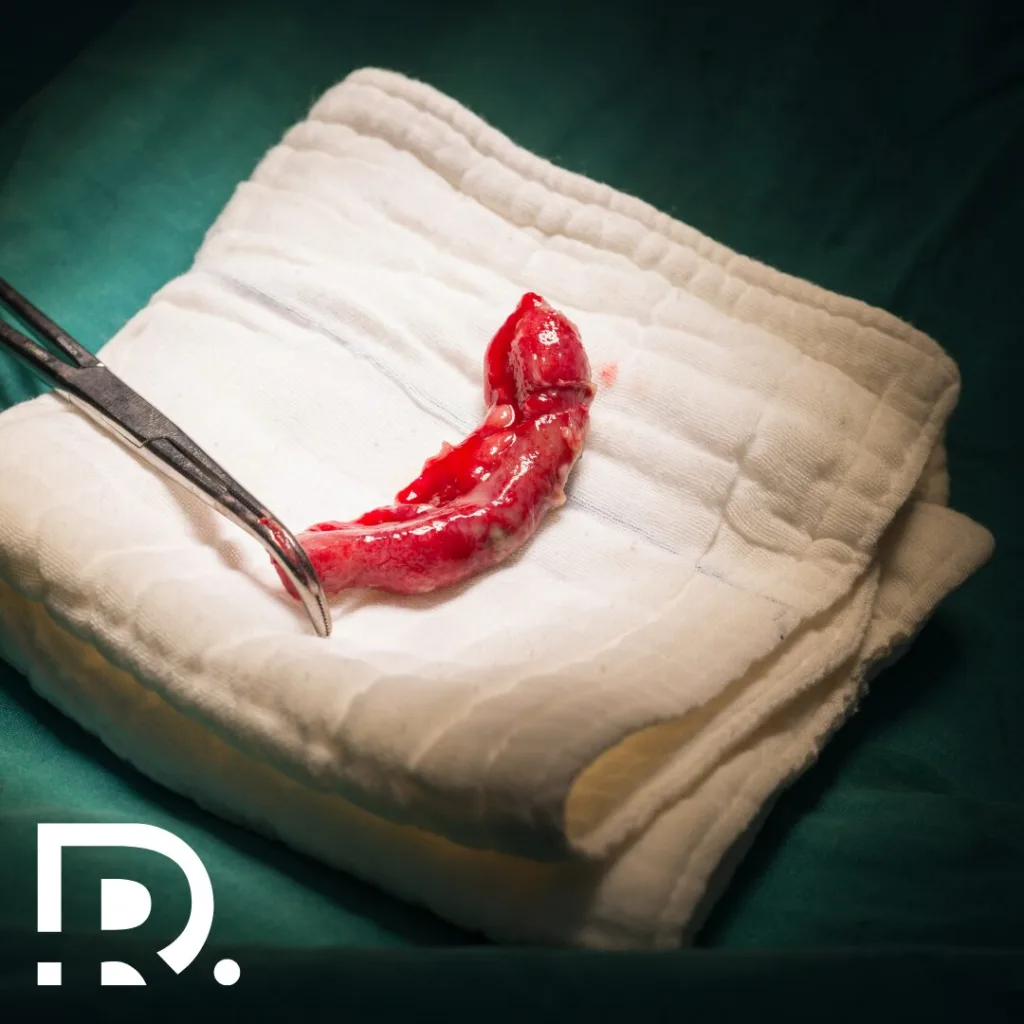
Tratamentul apendicitei: de ce laparoscopia este standardul de aur?
Tratamentul de elecție pentru apendicită rămâne intervenția chirurgicală. Tehnicile minim-invazive, precum laparoscopia și robotica, au înlocuit aproape complet abordul deschis datorită avantajelor semnificative. Acestea includ incizii mici (3 tăieturi de 0.5-1 cm), care lasă cicatrici estetice, și o vedere mărită a câmpului operator, asigurată de camere HD. Recuperarea este rapidă: pacienții pot pleca acasă în 24-48 de ore și revin la activități normale în 7-10 zile.
Antibioticele sunt folosite ca adjunct, dar nu înlocuiesc chirurgia. Unele studii sugerează tratament conservator cu antibiotice pentru apendicita necomplicată, dar rata de recidivă este de 30% în primul an.
Nu așteptați până când durerea devine insuportabilă! Programează o consultație pentru evaluare rapidă.
Complicații ale apendicitei netratate: ce se poate întâmpla?
Apendicita netratată reprezintă o urgență medicală cu consecințe grave, uneori fatale. În lipsa intervenției chirurgicale rapide, inflamația apendicelui progresează, iar complicațiile pot apărea în câteva zile. Iată principalele riscuri și implicații ale neglijării simptomelor:
1. Perforația apendicelui – ruptura care pune viața în pericol
Perforația este cea mai frecventă complicație a apendicitei netratate, afectând 20-30% dintre pacienți. Ea apare de obicei la 48-72 de ore de la debutul simptomelor, când presiunea crescută din interiorul apendicelui necrozat provoacă ruptura peretelui său.
Simptome specifice:
- Febră înaltă (>39°C), rezistentă la antipiretice;
- Durere abdominală bruscă și generalizată – pacientul resimte o durere insuportabilă în întreg abdomenul;
- Tahicardie severă (puls peste 100 bătăi/minut) din cauza răspunsului sistemic la infecție;
- Greață și vărsături intense, asociate cu incapacitatea de a menține alimentele în stomac.
De la momentul perforației, bacteriile din apendice (precum Escherichia coli și Bacteroides) se răspândesc în cavitatea peritoneală, declanșând un lanț de reacții inflamatorii.
2. Abcesul periapendicular – infecția localizată
În aproximativ 10% din cazuri, organismul încearcă să delimiteze infecția prin formarea unui abces – un chist plin cu puroi – în jurul apendicelui perforat. Acesta apare mai ales la pacienții cu răspuns imun eficient, care reușesc să izoleze parțial infectarea.
Caracteristici:
- Durere localizată în partea dreaptă a abdomenului, asociată cu o umflătură palpabilă;
- Febră fluctuantă (38-39°C) și transpirații nocturne;
- Leucocitoze marcate (>15.000/mm³) la analizele de sânge.
Tratament:
- Drenaj chirurgical sau percutan– evacuarea puroiului este obligatorie;
- Antibiotice intravenoase pe termen lung (7-14 zile), pentru a eradica bacteriile reziduale;
- Apendicectomie întârziată – intervenția pentru îndepărtarea apendicelui se realizează după 6-8 săptămâni, când inflamația acută s-a ameliorat.
3. Peritonita difuză
Când bacteriile ajung în cavitatea peritoneală (spațiul care înconjoară organele abdominale), ele provoacă peritonită – o infecție generalizată cu risc vital. Aceasta afectează 5-10% dintre pacienții cu apendicită netratată și necesită intervenție chirurgicală de urgență.
Semne clinice:
- Abdomen „scândură” – peretele abdominal devine rigid și extrem de sensibil la palpare;
- Febră mare cu frisoane și alterarea stării generale (confuzie, hipotensiune);
- Întârzierea tranzitului intestinal (ileus paralitic), cu balonare și vărsături fecaloide.
Consecințe:
- Șoc septic – răspunsul excesiv al organismului la infecție duce la insuficiență multiviscerală (rinichi, ficat, plămâni);
- Mortalitate crescută – peste 50% la pacienții imunocompromiși (diabetici, pacienți cu HIV sau sub tratament chimioterapic).
4. Pileflebită – complicația rară dar devastatoare
În cazuri excepționale (sub 1%), bacteriile din apendice migrează prin sistemul venos, provocând infecția venei porte (pileflebită). Aceasta poate duce la abcese hepatice multiple și insuficiență hepatică acută.
Tratament:
- Antibiotice pe termen lung (4-6 săptămâni);
- Drenaj chirurgical al abceselor hepatice.
De ce nu trebuie ignorate semnele timpurii?
Rata de supraviețuire la pacienții cu apendicită netratată scade dramatic odată cu apariția complicațiilor:
- Supraviețuire 95% – dacă apendicita este tratată în primele 24 de ore;
- Supraviețuire 50-70% – în cazul peritonitei sau septicemiei.
Prevenția apendicitei: mituri și realități
Deși nu există metode sigure de prevenție, unele practici reduc riscul. O dietă bogată în fibre menține materia fecală moale, prevenind formarea fecalitelor. Hidratarea corespunzătoare (2-3 litri de apă zilnic) facilitează tranzitul intestinal. Tratarea rapidă a infecțiilor gastrointestinale reduce șansa de hiperplazie limfoidă.
Nu vă bazați pe remedii casnice! Consumul de plante sau masaje abdominale pot agrava perforația.
Recuperarea după operație: ce trebuie să știți
După o apendicectomie laparoscopică, pacienții trebuie să evite efortul fizic intens 2-3 săptămâni și să monitorizeze semnele de infecție (roșeață, secreții la locul tăieturilor). O dietă bogată în fibre previne constipația. Durerea postoperatorie este ușoară și gestionabilă cu analgezice obișnuite, precum paracetamol.
Recuperarea nu este un maraton! Respectați recomandările medicului pentru a evita complicații tardive.
Apendicita: o urgență care necesită acțiune imediată
Apendicita rămâne o patologie subestimată, dar cu consecințe dramatice dacă este neglijată. Cu ajutorul tehnicilor moderne, intervenția chirurgicală este sigură, iar recuperarea rapidă. Dacă aveți simptome alarmante, nu așteptați – contactați un specialist pentru a evita riscurile perforației.
Sănătatea dumneavoastră merită cea mai bună îngrijire! Dr. Drașovean Radu, medic primar chirurgie generală, specializat în chirurgie minim-invazivă, folosește tehnologii de ultimă generație și are o vastă experiență în tratarea apendicitei.

