Supratratamentul chirurgical reprezintă una dintre cele mai subtile, dar importante provocări ale medicinei moderne. Astăzi, când tehnologia face posibile intervenții tot mai complexe, apare o întrebare firească: intervenim atât cât este necesar pentru pacient sau ajungem, uneori, să tratăm prea mult? Acest articol analizează în profunzime fenomenul supratratamentului chirurgical, cauzele, consecințele și modul în care chirurgia minim-invazivă contribuie la evitarea acestuia.
Ce înseamnă supratratamentul chirurgical?
Supratratamentul chirurgical este definit ca aplicarea unor intervenții mai agresive, mai extinse sau mai frecvente decât este necesar din punct de vedere medical, fără un beneficiu real asupra prognosticului pacientului. În chirurgia generală, acest fenomen poate varia de la excizii prea largi, până la indicații operatorii discutabile în situații care ar putea fi gestionate conservator.
Este important de înțeles că nu orice intervenție complexă este un supratratament. Diferența esențială constă în raportul risc-beneficiu. Atunci când riscurile depășesc beneficiile sau când rezultatul final nu este îmbunătățit semnificativ, vorbim despre un posibil exces terapeutic.
În practica actuală, supratratamentul chirurgical apare adesea în contextul unor patologii frecvente, precum litiaza biliară asimptomatică, nodulii tiroidieni benigni sau unele forme incipiente de neoplazii, unde abordarea trebuie atent individualizată.
De ce apare supratratamentul chirurgical?
Fenomenul nu este rezultatul unei singure cauze, ci al unei combinații complexe de factori medicali, psihologici și sistemici.
Presiunea diagnostică și tehnologică
Progresul imagisticii moderne, de la ecografia de înaltă rezoluție la CT și RMN, permite astăzi identificarea unor leziuni extrem de mici, adesea descoperite întâmplător, în absența oricărei simptomatologii. Această capacitate crescută de detecție reprezintă un avantaj major al medicinei moderne, însă vine la pachet cu o provocare importantă: nu orice anomalie identificată imagistic are relevanță clinică. Multe dintre aceste leziuni sunt descoperiri incidentale, fără potențial evolutiv semnificativ, dar care pot declanșa un lanț de investigații și decizii terapeutice excesive.
Conceptul de „overdiagnosis” (supradiagnostic) este strâns legat de acest fenomen și descrie situația în care sunt identificate modificări patologice care nu ar fi afectat niciodată pacientul pe parcursul vieții. În practică, acest lucru poate crea o falsă urgență medicală, determinând intervenții chirurgicale care nu aduc beneficii reale. Exemple frecvente includ nodulii tiroidieni benigni, chisturile hepatice simple sau alte leziuni asimptomatice, unde monitorizarea activă este, de multe ori, suficientă și mai sigură decât intervenția.
În acest context, rolul medicului este esențial în filtrarea informației oferite de tehnologie și în integrarea acesteia într-un tablou clinic complet. Decizia chirurgicală trebuie să se bazeze pe corelația dintre datele imagistice și simptomatologia pacientului, nu doar pe existența unei leziuni. Tehnologia trebuie să rămână un instrument de suport, nu un factor care dictează conduita terapeutică, iar discernământul clinic devine cheia evitării supratratamentului.
Teama de evoluție nefavorabilă
Atât medicii, cât și pacienții pot avea tendința de a alege „varianta sigură”, adică intervenția chirurgicală, chiar și atunci când riscul de progresie este redus. Această abordare defensivă, deși bine intenționată, poate duce la tratamente excesive.
Lipsa personalizării tratamentului
Un alt factor major care contribuie la supratratamentul chirurgical este aplicarea rigidă a protocoalelor standard, fără adaptare la particularitățile fiecărui pacient. Deși ghidurile clinice sunt esențiale pentru orientarea deciziilor medicale și asigurarea unei practici bazate pe dovezi, ele nu pot substitui judecata clinică individuală. Fiecare pacient prezintă un context biologic, anatomic și chiar psihologic unic, care trebuie luat în considerare înainte de stabilirea unei indicații chirurgicale.
În practica reală, există situații în care două cazuri aparent similare necesită abordări complet diferite. Vârsta pacientului, comorbiditățile, statusul funcțional, riscul anestezic sau preferințele personale pot influența semnificativ alegerea tratamentului. Ignorarea acestor variabile și aplicarea „standardizată” a unei indicații operatorii pot duce la intervenții inutile sau disproporționate față de beneficiul real.
Medicina modernă se îndreaptă tot mai mult către conceptul de medicină personalizată, în care decizia terapeutică este adaptată profilului individual al pacientului. În chirurgia generală, acest lucru înseamnă nu doar alegerea tehnicii optime, ci și evaluarea atentă a necesității intervenției în sine. A opera corect nu înseamnă doar a executa tehnic impecabil o procedură, ci și a decide, în mod responsabil, dacă aceasta este cu adevărat necesară.
Factorii medico-legali
În unele cazuri, decizia de a interveni chirurgical este influențată de teama de litigii, ceea ce determină adoptarea unei atitudini mai agresive terapeutic.
Exemple frecvente de supratratament în chirurgia generală
Înțelegerea concretă a situațiilor în care apare supratratamentul este esențială pentru a-l putea evita.
Litiaza biliară asimptomatică
Nu toate cazurile de litiază biliară necesită colecistectomie. În absența simptomelor sau a complicațiilor, monitorizarea este adesea suficientă. Intervenția chirurgicală profilactică, în lipsa unor factori de risc clari, poate reprezenta un exemplu de supratratament.
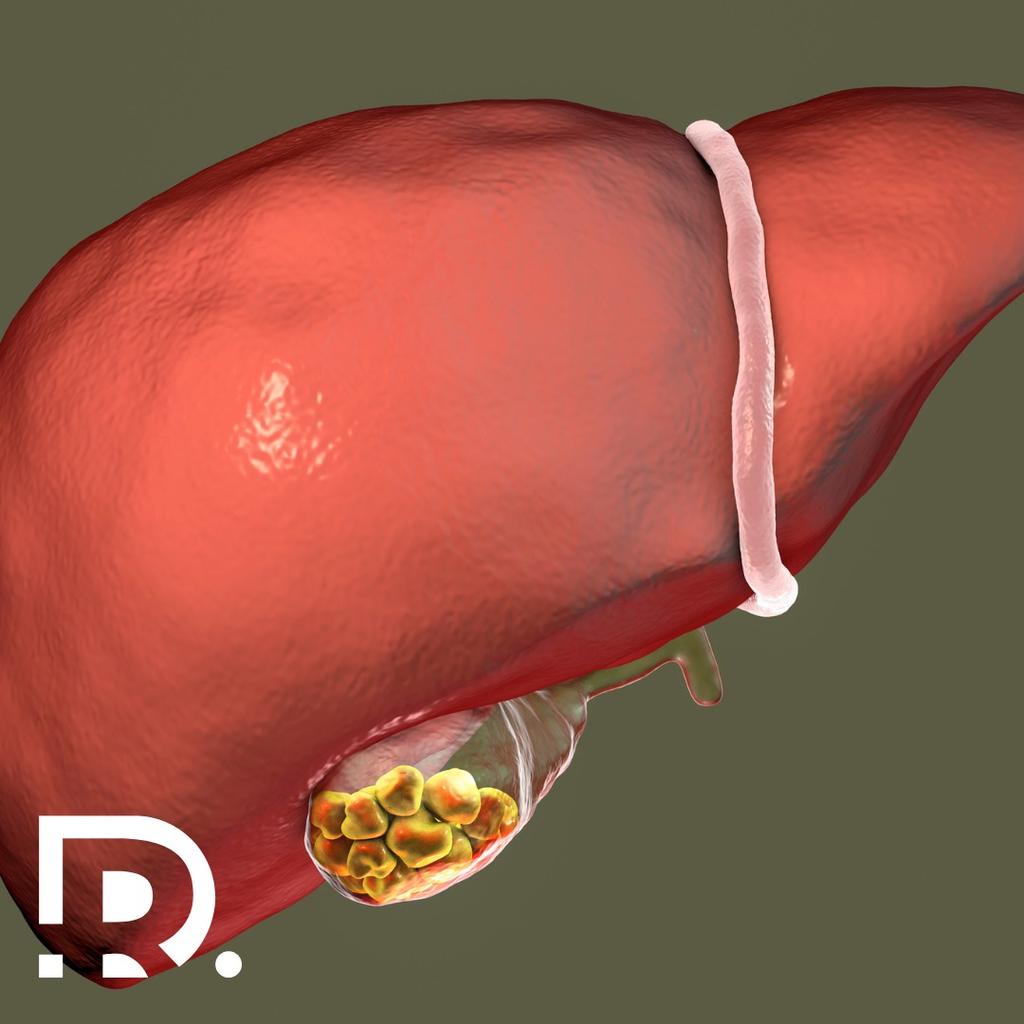
Nodulii tiroidieni benigni
Excizia chirurgicală a unor noduli benigni, fără simptomatologie compresivă sau suspiciune oncologică, este adesea inutilă. Monitorizarea ecografică și evaluarea endocrinologică pot evita intervențiile nejustificate.
Herniile mici, asimptomatice
În cazul herniilor de dimensiuni reduse, fără simptomatologie, indicația chirurgicală trebuie atent cântărită. Nu toate herniile necesită corecție imediată.
Impactul supratratamentului asupra pacientului
Efectele supratratamentului nu sunt doar teoretice. Ele au consecințe reale, uneori severe, asupra pacientului.
Intervențiile chirurgicale implică întotdeauna un risc. Chiar și în contextul chirurgiei minim-invazive, pot apărea complicații precum infecții, hemoragii sau leziuni ale structurilor anatomice învecinate.
Mai mult, supratratamentul poate afecta calitatea vieții. O intervenție inutilă poate duce la durere postoperatorie, recuperare prelungită și impact psihologic negativ.
Un alt aspect important este costul. Procedurile chirurgicale implică resurse semnificative, iar utilizarea lor nejustificată afectează eficiența sistemului medical.
Un diagnostic nu înseamnă automat bisturiu. Uneori, cea mai bună decizie este să nu operezi.
Rolul chirurgiei minim-invazive în prevenirea supratratamentului
Chirurgia laparoscopică și robotică a revoluționat modul în care abordăm patologia chirurgicală. Totuși, avantajele acestor tehnici nu trebuie să conducă la creșterea numărului de intervenții inutile.
Dr. Drașovean Radu, medic primar chirurgie generală, specializat în chirurgia minim-invazivă (laparoscopică și robotică), promovează o abordare echilibrată, în care tehnologia este utilizată doar atunci când există o indicație clară.
Chirurgia minim-invazivă oferă beneficii evidente: traumă tisulară redusă, recuperare rapidă și complicații mai puține. Însă aceste avantaje nu justifică intervenția în absența unei necesități reale.
Tehnologia nu trebuie să dicteze indicația chirurgicală. Decizia trebuie să rămână clinică, nu tehnologică.
Cum poate fi evitat supratratamentul chirurgical?
Prevenția supratratamentului începe cu o evaluare corectă și completă a pacientului.
Decizia bazată pe dovezi
Utilizarea ghidurilor internaționale și a medicinei bazate pe dovezi este esențială. Indicația chirurgicală trebuie să fie susținută de date clare privind beneficiul asupra pacientului.
Comunicarea medic–pacient
Un pacient informat este un partener în decizia terapeutică. Explicarea riscurilor, beneficiilor și alternativelor permite alegerea unei strategii optime.
Dacă ai primit o indicație chirurgicală și ai îndoieli, programează o consultație pentru o a doua opinie. O decizie informată poate face diferența.
Monitorizarea activă
În multe situații, „watchful waiting” este o opțiune validă. Monitorizarea atentă permite intervenția doar atunci când devine necesară.
Abordarea multidisciplinară
Colaborarea între chirurg, medicul de familie, endocrinolog sau oncolog contribuie la stabilirea unui plan terapeutic corect.
Supratratamentul în oncologie – o zonă sensibilă
În chirurgia oncologică, echilibrul între tratament adecvat și supratratament este extrem de delicat.
Intervențiile extinse, cum ar fi rezecțiile largi sau limfadenectomiile extensive, trebuie justificate de beneficiul oncologic. În anumite tipuri de cancer, studiile recente au demonstrat că intervențiile mai conservatoare pot avea rezultate similare.
De exemplu, în cancerul mamar incipient, chirurgia conservatoare asociată cu radioterapia poate fi la fel de eficientă ca mastectomia radicală, în anumite cazuri selecționate.
Mai mult nu înseamnă întotdeauna mai sigur. În oncologie, precizia este cheia.
Semne că o intervenție ar putea fi un supratratament
Există anumite situații care ar trebui să ridice semne de întrebare:
- atunci când indicația chirurgicală este formulată fără o explicație clară sau fără alternative prezentate;
- când riscurile intervenției sunt minimizate sau nu sunt discutate;
- când nu există o corelare clară între simptome și indicația operatorie.
În aceste cazuri, solicitarea unei a doua opinii este nu doar justificată, ci recomandată.
Nu orice problemă necesită operație. Uneori, răbdarea și monitorizarea sunt cele mai bune tratamente.
Importanța experienței chirurgicale și a eticii medicale
Experiența chirurgului joacă un rol esențial în evitarea supratratamentului. Un chirurg experimentat va ști nu doar cum să opereze, ci și când să nu o facă.
Etica medicală presupune alegerea celei mai bune opțiuni pentru pacient, nu a celei mai agresive sau spectaculoase. În acest context, principiul „primum non nocere” rămâne fundamental.
Dr. Drașovean Radu, medic primar chirurgie generală, specializat în chirurgia minim-invazivă (laparoscopică și robotică), susține o practică medicală bazată pe echilibru, responsabilitate și respect față de pacient.
Dacă vrei o evaluare corectă și o indicație chirurgicală justificată, te poți programa pentru un consult de specialitate. Decizia corectă începe cu un diagnostic corect.
Perspective moderne: medicina personalizată
Viitorul chirurgiei este strâns legat de medicina personalizată. Analiza genetică, biomarkerii și inteligența artificială vor permite adaptarea tratamentului la fiecare pacient.
Această abordare va reduce riscul de supratratament, deoarece deciziile vor fi bazate pe caracteristicile individuale ale bolii și ale pacientului.
În acest context, chirurgia minim-invazivă va continua să joace un rol important, dar doar ca parte a unui plan terapeutic bine fundamentat.
Echilibrul terapeutic în chirurgia modernă
Supratratamentul chirurgical reprezintă o provocare reală în medicina contemporană. Deși intențiile sunt, de cele mai multe ori, bune, consecințele pot fi semnificative pentru pacient.
Abordarea corectă presupune echilibru, raționament clinic și respectarea principiilor medicinei bazate pe dovezi. Nu orice leziune trebuie operată, nu orice diagnostic impune bisturiul.
Chirurgia modernă nu înseamnă doar capacitatea de a interveni, ci și discernământul de a alege momentul potrivit pentru intervenție.