Totul despre colecist
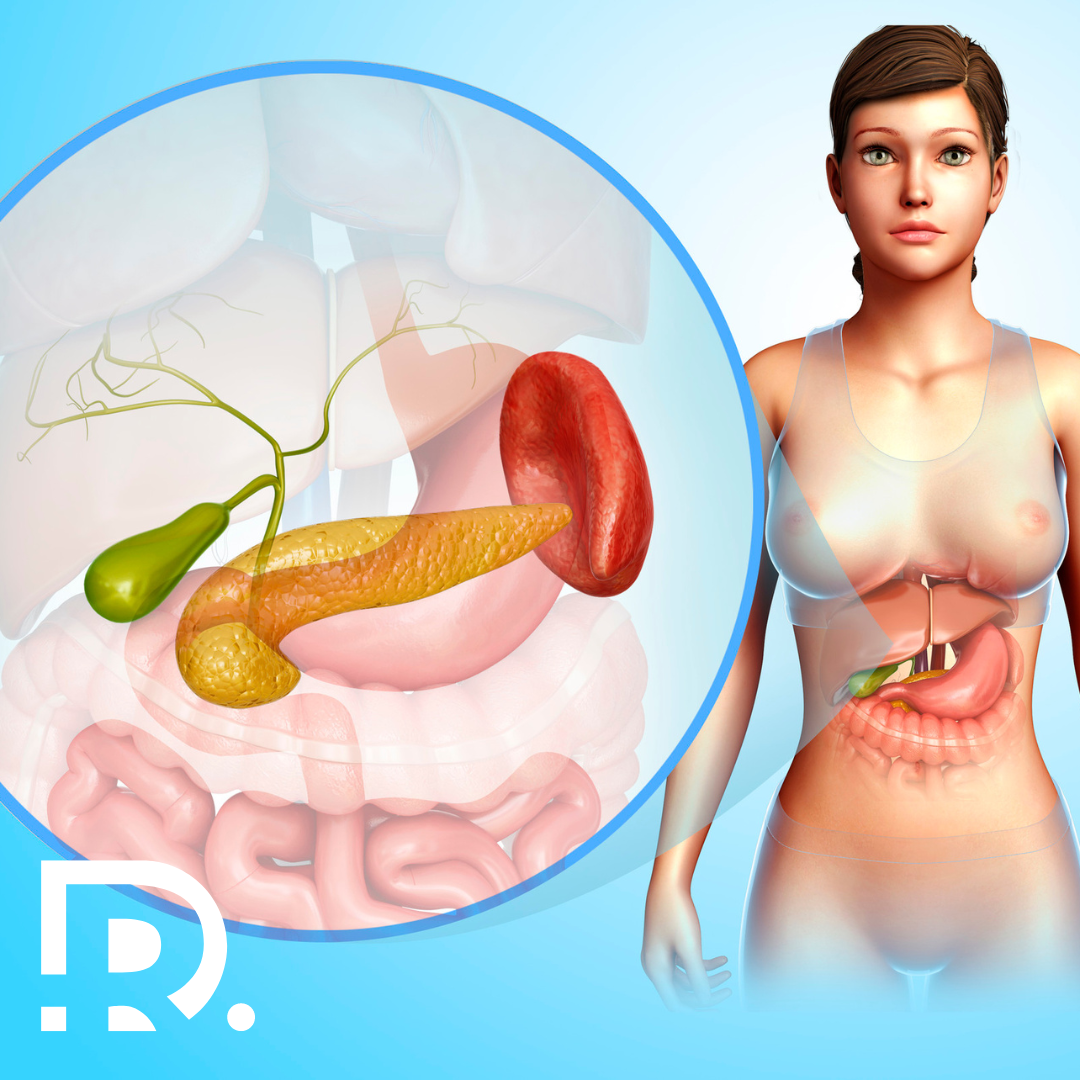
Totul despre colecist Vezica biliară – sau colecistul – este un organ discret, dar cu un rol vital în digestia grăsimilor. Deși mic, când apar disfuncții, simptomele pot fi severe și pot necesita intervenție chirurgicală. În practica medicală, afecțiunile vezicii biliare sunt printre cele mai frecvente cauze de prezentare la medicul chirurg. De la litiaza biliară până la colecistita acută, diagnosticul precoce și tratamentul adecvat pot face diferența între o recuperare rapidă și complicații grave. Dr. Drașovean Radu, medic primar chirurgie generală, specializat în chirurgia minim-invazivă (laparoscopică și robotică) își propune să ofere informații esențiale despre funcția colecistului, cele mai frecvente patologii și soluțiile chirurgicale disponibile. Ce este colecistul și ce funcție are? Colecistul, cunoscut și sub denumirea de vezică biliară, este un organ cavitar de mici dimensiuni, dar cu un rol esențial în procesul digestiv. Situat sub lobul drept al ficatului, în loja veziculară, colecistul are o formă ovoidă sau de pară și măsoară în mod obișnuit între 7 și 10 cm în lungime, cu o capacitate de aproximativ 30-50 ml. Acest organ face parte din sistemul hepato-bilio-pancreatic și este conectat la arborele biliar prin canalul cistic. Canalul cistic se unește cu canalul hepatic comun, formând canalul coledoc – principala cale prin care bila ajunge în intestinul subțire. Funcția principală a colecistului este stocarea, concentrarea și eliberarea controlată a bilei. Bila este un lichid digestiv produs continuu de ficat, format din săruri biliare, colesterol, fosfolipide și pigmenți biliari (precum bilirubina). Aceasta are un rol crucial în digestia și absorbția lipidelor alimentare, facilitând emulsionarea grăsimilor și absorbția vitaminelor liposolubile (A, D, E, K). În perioadele dintre mese, bila este depozitată în colecist, unde suferă un proces de concentrare prin absorbția activă a apei și electroliților. Atunci când ingerăm alimente – în special grăsimi –, mucoasa duodenală secretă un hormon numit colecistokinină (CCK). Acest hormon stimulează contracția colecistului și relaxarea sfincterului Oddi, permițând evacuarea bilei în duoden, segmentul inițial al intestinului subțire. Fluxul bilei este, așadar, fin reglat de un mecanism neuro-hormonal, care coordonează sincron activitatea hepatică, veziculară și intestinală. Un proces care, atunci când funcționează corect, trece neobservat. Însă când apar dezechilibre în compoziția bilei, obstrucții ale căilor biliare sau tulburări de contractilitate ale colecistului, acest sistem devine disfuncțional. Consecințele pot varia de la dispepsii ușoare postprandiale la dureri severe (colica biliară), inflamații acute (colecistita) sau complicații grave, precum icterul mecanic sau pancreatita biliară. Așadar, deși este un organ mic, colecistul joacă un rol esențial în digestie, iar tulburările de funcționare ale acestuia nu trebuie ignorate. Simptomele frecvente precum balonarea, greața după mese grase sau durerea în partea dreaptă superioară a abdomenului pot indica afecțiuni ale vezicii biliare și justifică evaluarea chirurgicală de specialitate. Patologii frecvente ale colecistului Litiaza biliară – „pietrele la fiere” Litiaza biliară reprezintă formarea unor concrețiuni solide în interiorul colecistului, denumite calculi biliari. Acestea se formează din colesterol, pigmenți biliari sau săruri de calciu și pot varia ca dimensiune – de la câțiva milimetri până la câțiva centimetri. Majoritatea pacienților cu litiază biliară sunt asimptomatici. Însă atunci când calculii obstruează canalul cistic, apare colica biliară – o durere intensă, localizată în hipocondrul drept, ce poate iradia în spate sau în umărul drept. Durerea apare frecvent după mese copioase sau grase și poate fi însoțită de greață, vărsături sau balonare. Factori de risc includ: În formele simptomatice, singura metodă curativă este colecistectomia – îndepărtarea chirurgicală a colecistului. Colecistita acută – inflamația vezicii biliare Colecistita este o complicație frecventă a litiazei biliare și apare atunci când un calcul blochează canalul cistic, determinând stagnarea bilei și inflamația pereților colecistului. Această inflamație poate deveni rapid infecțioasă. Simptomele includ durere persistentă în partea dreaptă superioară a abdomenului, febră, greață, vărsături și sensibilitate accentuată la palpare (semnul Murphy pozitiv). În absența tratamentului, se poate ajunge la complicații precum: perforația colecistului, peritonita sau abcesul pericolecistic. Tratamentul standard este chirurgical, de obicei colecistectomie laparoscopică, efectuată în regim de urgență sau semieurgență. Coledocolitiaza – pietre în căile biliare În anumite cazuri, calculii pot migra din colecist în canalul coledoc (calea biliară principală). Această afecțiune se numește coledocolitiază și poate determina blocaj complet sau parțial al fluxului biliar. Manifestările pot include: icter sclero-tegumentar (îngălbenirea pielii și a ochilor), dureri abdominale, urină închisă la culoare și materii fecale decolorate. Dacă blocajul persistă, pot apărea pancreatită acută sau colangită (infecție a căilor biliare), ambele fiind urgențe medicale majore. Pentru deblocarea căilor biliare, se folosește o procedură numită colangiopancreatografie retrogradă endoscopică (ERCP). Aceasta permite extragerea calculilor din canalul coledoc și este adesea efectuată înainte de colecistectomie. Cancerul vezicii biliare – o patologie rară, dar severă Neoplasmul vezicii biliare este rar, însă are un prognostic sever, mai ales din cauza diagnosticării tardive. Poate fi asociat cu litiaza biliară de lungă durată, polipii veziculari de dimensiuni mari sau cu infecții cronice. Semnele includ dureri abdominale persistente, icter progresiv și pierdere nejustificată în greutate. Diagnosticul se bazează pe ecografie abdominală, tomografie computerizată și biopsie. Tratamentul este chirurgical, dar opțiunile variază în funcție de stadiul bolii. În cazurile avansate, se discută și alternative oncologice paliative. Opțiuni de tratament chirurgical: minim-invaziv vs. clasic Colecistectomia laparoscopică – standardul modern Colecistectomia laparoscopică este astăzi metoda standard de tratament pentru majoritatea patologiilor colecistului. Este o intervenție minim-invazivă, care se efectuează prin patru incizii mici, prin care se introduc instrumente speciale și un laparoscop. Avantajele includ: Această intervenție este efectuată cu succes de către Dr. Drașovean Radu, medic primar chirurgie generală, specializat în chirurgia minim-invazivă laparoscopică și robotică, în condiții de maximă siguranță. Dacă te confrunți cu simptome digestive recurente, programează un consult chirurgical pentru evaluarea colecistului. Cu cât diagnosticul este mai precoce, cu atât recuperarea este mai rapidă și mai ușoară. Colecistectomia deschisă – indicații specifice Deși în prezent colecistectomia laparoscopică este metoda standard de tratament pentru majoritatea afecțiunilor vezicii biliare, există situații clinice în care abordarea clasică, deschisă, devine necesară și preferabilă din punct de vedere medical. Această tehnică presupune efectuarea unei incizii de dimensiuni mai mari la nivelul peretelui abdominal, în cadranul superior drept, pentru a permite vizualizarea directă și accesul complet la vezica … Read more