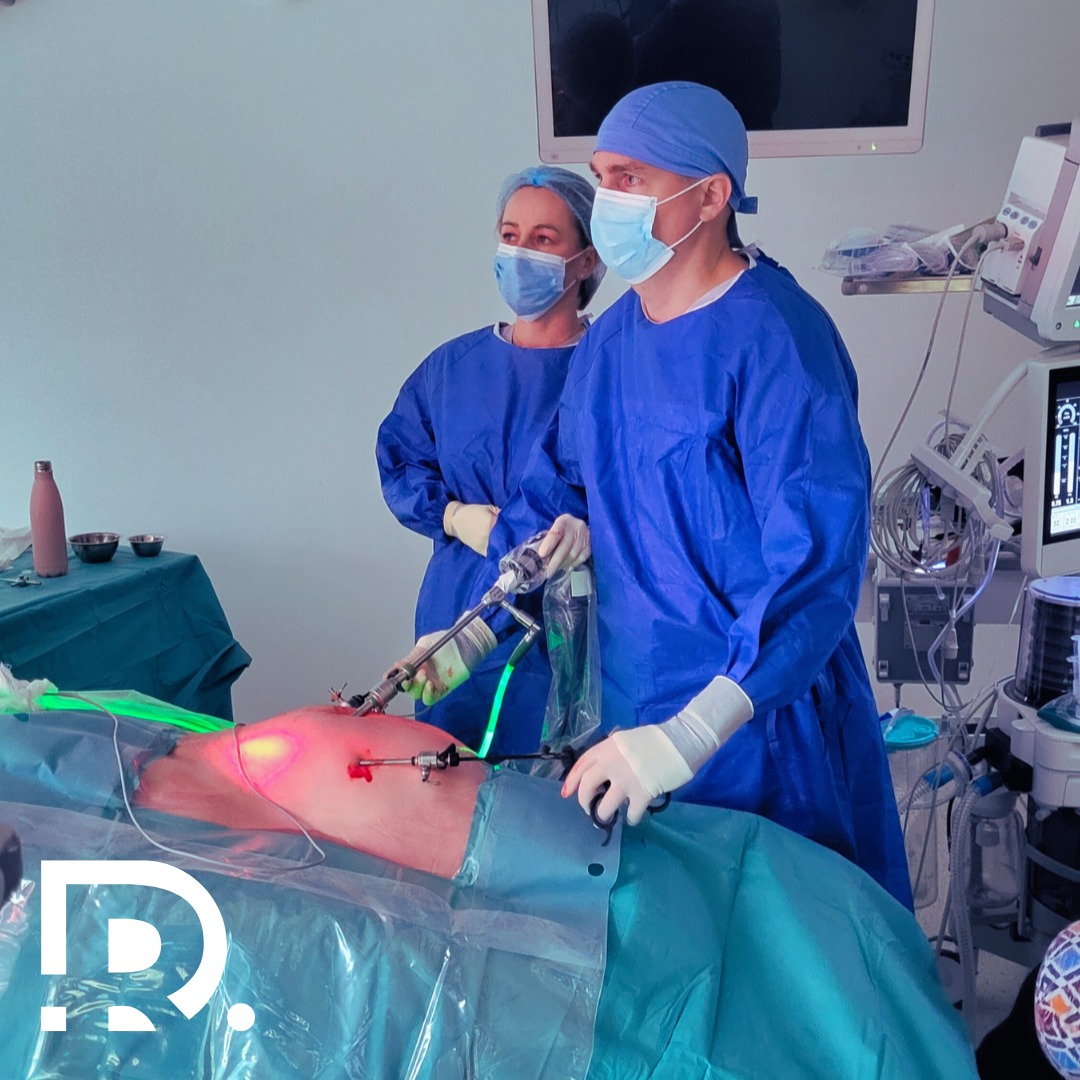
Eventrația laterală
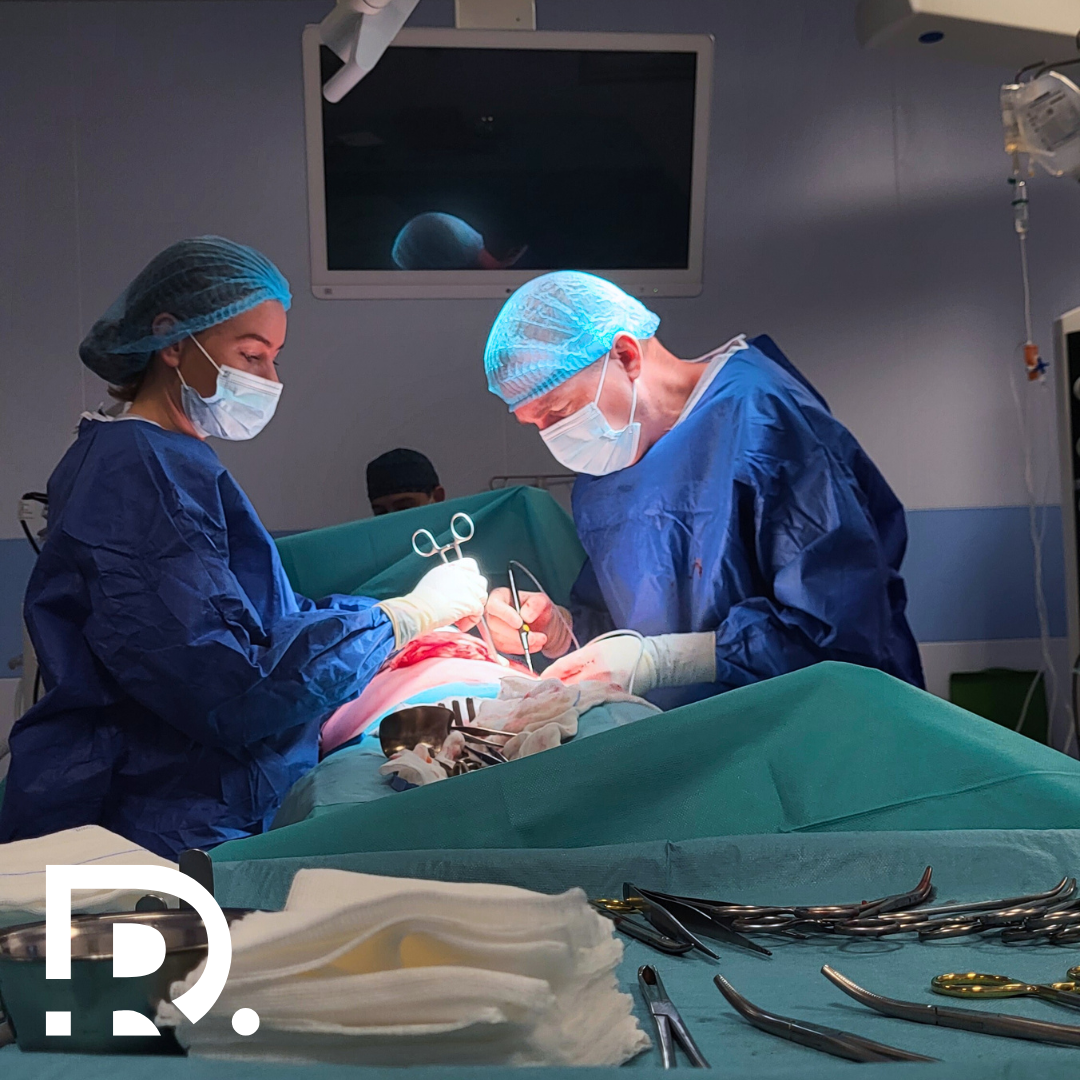
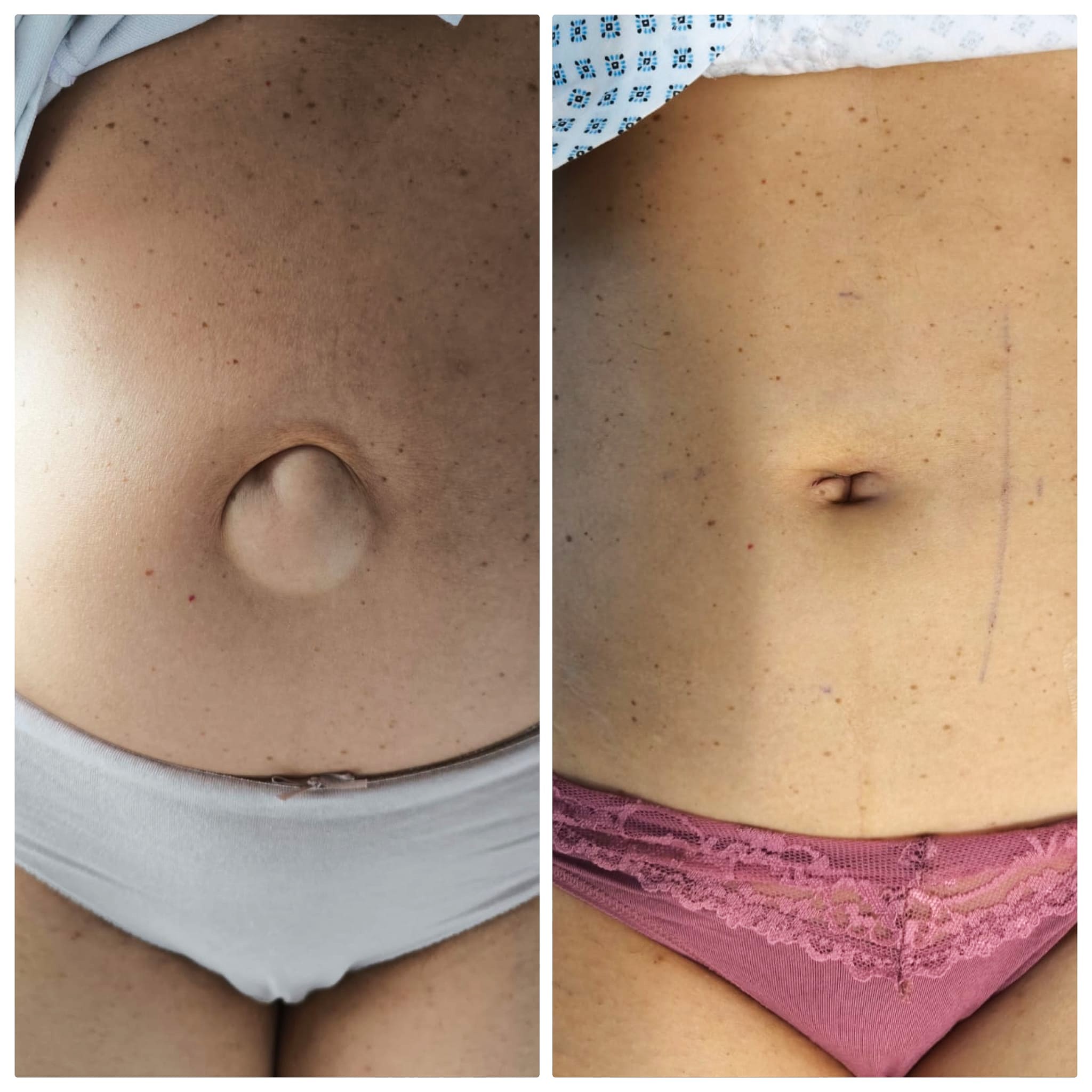
Eventrația laterală este o afecțiune rară și complexă care presupune proeminența conținutului abdominal printr-un defect muscular situat pe părțile laterale ale peretelui abdominal. Spre deosebire de eventrațiile mediane, cele laterale sunt mai puțin frecvente și pot ridica dificultăți în ceea ce privește diagnosticul și tratamentul. În acest articol, vom aprofunda în detaliu cauzele, simptomele, metodele de diagnostic și opțiunile terapeutice disponibile pentru eventrația laterală, oferind o perspectivă cuprinzătoare asupra acestei patologii. Ce este eventrația laterală? Eventrația este un termen medical care definește ieșirea viscerelor abdominale printr-un defect muscular sau aponevrotic al peretelui abdominal, acoperite doar de piele și țesut subcutanat. Această patologie poate apărea fie ca o complicație postoperatorie, fie ca urmare a unui traumatism sever sau a unei slăbiri structurale a peretelui abdominal. Când eventrația apare pe laturile abdomenului, în afara liniei mediane, vorbim despre eventrația laterală. Aceasta poate fi localizată în regiunea lombară, subcostală sau iliacă și poate implica diverse straturi musculare, în funcție de severitatea defectului. Cauze și factori de risc 1. Cauze postoperatorii Cea mai frecventă cauză a eventrației laterale este complicația postoperatorie în urma unor intervenții chirurgicale asupra peretelui abdominal, cum ar fi: 2. Traumatisme abdominale Un impact puternic asupra peretelui abdominal lateral poate duce la ruptura structurilor musculare și la apariția eventrației. Aceasta poate apărea în cazul accidentelor rutiere, loviturilor directe sau căderilor de la înălțime. 3. Slăbirea peretelui abdominal Factori care pot contribui la slăbirea structurii musculare și a fasciei includ: Simptome și manifestări clinice Tabloul clinic al eventrației laterale este variabil și depinde de mai mulți factori, inclusiv dimensiunea defectului, tipul de țesuturi implicate și prezența eventualelor complicații. În stadiile inițiale, simptomele pot fi discrete, dar pe măsură ce defectul se mărește, acestea devin din ce în ce mai evidente și pot afecta semnificativ calitatea vieții pacientului. În general, pacienții pot experimenta o combinație de durere, disconfort, modificări estetice evidente și, în cazurile mai severe, complicații care necesită intervenție medicală de urgență. De aceea, recunoașterea precoce a simptomelor este esențială pentru evitarea complicațiilor grave. 1. Durere și disconfort Durerea este unul dintre cele mai frecvente simptome ale eventrației laterale și poate varia ca intensitate în funcție de dimensiunea și localizarea defectului. În fazele incipiente, durerea poate fi ușoară sau intermitentă, resimțită doar în timpul efortului fizic sau al activităților care implică utilizarea mușchilor abdominali, cum ar fi ridicarea de greutăți, tusea sau statul prelungit în picioare. Pe măsură ce eventrația progresează, durerea poate deveni persistentă și mai intensă, afectând activitățile zilnice ale pacientului. Aceasta poate fi însoțită de o senzație de greutate sau presiune în zona afectată, mai ales după mese sau la sfârșitul unei zile solicitante. În unele cazuri, pacienții pot resimți arsuri sau furnicături în regiunea afectată, semne ale unei posibile compresii nervoase. Dacă durerea devine bruscă, severă și însoțită de roșeață sau sensibilitate crescută la nivelul eventrației, acest lucru poate indica o complicație gravă, cum ar fi strangularea conținutului eventrat, caz în care este necesară o intervenție medicală imediată. 2. Proeminența Principalul semn vizibil al eventrației laterale este apariția unei umflături în zona afectată. Aceasta poate fi mică și discretă la început, devenind mai evidentă pe măsură ce defectul se mărește. Umflătura este de obicei mai vizibilă în ortostatism (când pacientul stă în picioare) sau în timpul unor activități care cresc presiunea intraabdominală, cum ar fi ridicarea greutăților, tusea sau efortul fizic intens. În unele cazuri, eventrația poate fi reductibilă, ceea ce înseamnă că proeminența poate fi împinsă înapoi în cavitatea abdominală printr-o manevră ușoară de compresie. Totuși, dacă eventrația devine ireductibilă, adică nu mai poate fi reintrodusă manual, există riscul unor complicații precum strangularea viscerelor abdominale. În plus, pacienții pot observa o modificare a aspectului peretelui abdominal, cu o asimetrie evidentă cauzată de proeminența defectului. Această schimbare estetică poate crea un disconfort psihologic considerabil, afectând încrederea în sine și limitând participarea la activități sociale sau fizice. Complicații 1. Strangularea eventrației Strangularea apare atunci când conținutul eventrat (de obicei o ansă intestinală) este prins într-un spațiu îngust și își pierde aportul sanguin. Această situație duce la ischemie tisulară, ceea ce înseamnă că țesutul afectat nu mai primește oxigen și nutrienți adecvați. 2. Infecția locală Pacienții cu antecedente de intervenții chirurgicale abdominale sau cu plăgi infectate în trecut sunt mai predispuși la infecții ale eventrației. O infecție poate apărea fie ca urmare a iritării cronice a pielii și țesuturilor din jurul defectului, fie din cauza unui proces inflamator asociat. 3. Dificultăți în mișcare În cazul defectelor mari, eventrația laterală poate interfera cu mobilitatea normală a pacientului. Pacienții pot experimenta: Diagnosticul eventrației laterale Diagnosticul eventrației laterale este un proces complex, care necesită o evaluare detaliată a istoricului medical al pacientului, un examen clinic amănunțit și investigații imagistice avansate. Având în vedere că această afecțiune poate fi confundată cu alte patologii ale peretelui abdominal, cum ar fi herniile laterale sau tumorile, este esențială utilizarea unor metode de diagnostic precise pentru a determina severitatea defectului și pentru a stabili cea mai bună strategie terapeutică. 1. Examinarea clinică Primul pas în diagnostic este examinarea clinică, care oferă indicii importante despre localizarea, dimensiunea și caracteristicile eventrației. Medicul începe prin efectuarea unei inspecții vizuale a peretelui abdominal, observând prezența unei proeminențe în zona laterală a abdomenului, care devine mai evidentă în ortostatism sau în timpul unor manevre de efort, cum ar fi tusea sau contracția musculaturii abdominale. Palparea defectului este esențială pentru a evalua dimensiunea, reductibilitatea și posibilele semne de complicație. În cazul în care conținutul eventrat poate fi reintrodus în cavitatea abdominală printr-o manevră delicată, eventrația este considerată reductibilă. Pe de altă parte, dacă eventrația devine dureroasă, tensionată și nu poate fi redusă manual, se ridică suspiciunea unei complicații, cum ar fi strangularea viscerelor abdominale. De asemenea, se analizează semnele inflamatorii locale, cum ar fi roșeața, edemul sau sensibilitatea accentuată, care pot indica o infecție sau ischemie a țesuturilor. Medicul poate solicita pacientului să efectueze anumite mișcări pentru a evalua impactul eventrației asupra funcționalității peretelui abdominal. 2. Ecografia abdominală Ecografia este o metodă de investigație neinvazivă, rapidă și accesibilă, care oferă informații utile despre … Read more