Sindromul postcolecistectomie
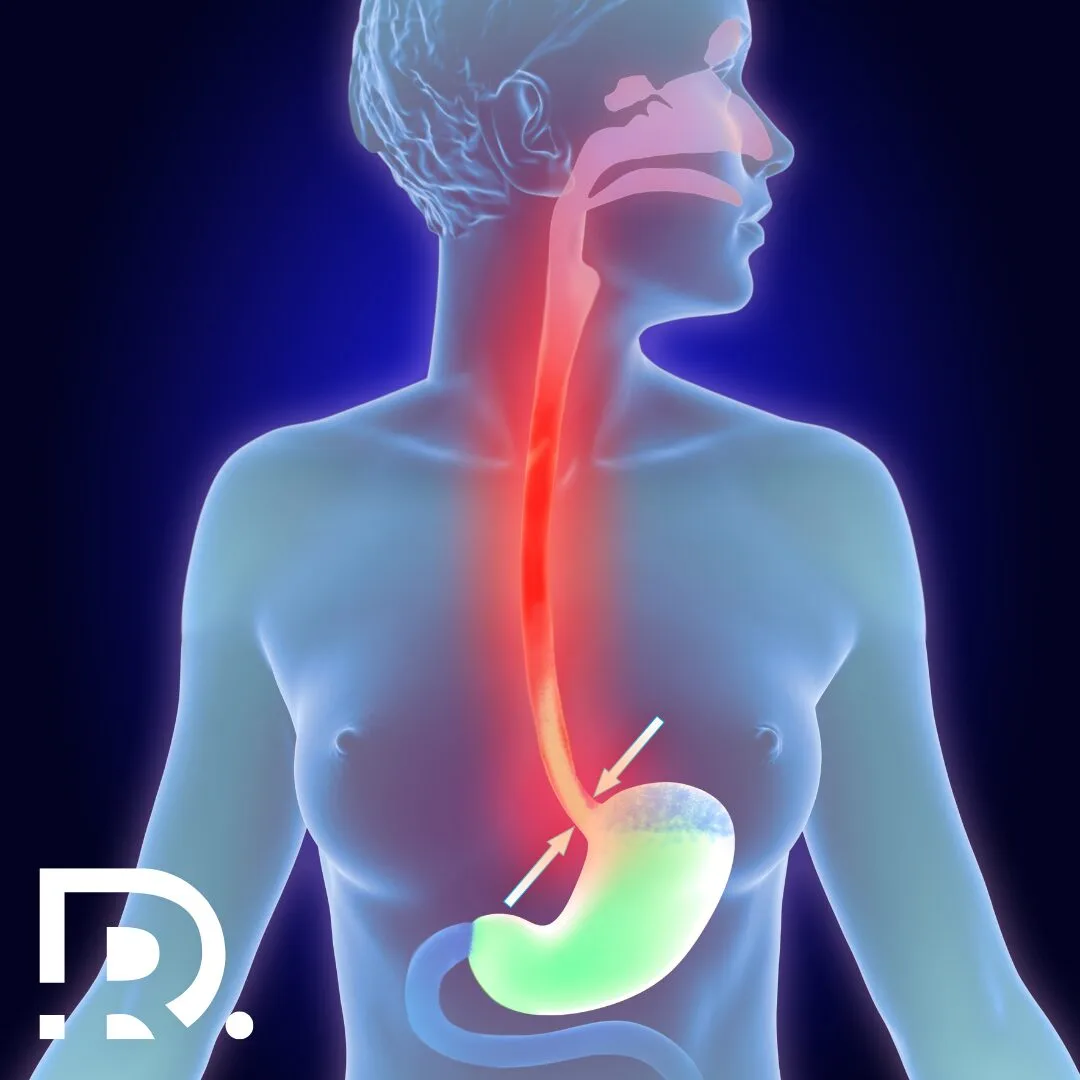
Ce este sindromul postcolecistectomie? Sindromul postcolecistectomie este termenul medical care descrie ansamblul de simptome digestive persistente sau recurente după îndepărtarea vezicii biliare. Colecistectomia, una dintre cele mai frecvente intervenții chirurgicale în chirurgia generală, este indicată în principal pentru litiaza biliară simptomatică sau complicațiile acesteia. În mod obișnuit, pacienții se recuperează bine și scapă definitiv de colicile biliare. Totuși, un procent semnificativ, estimat în studii între 5 și 40%, continuă să aibă manifestări clinice care se încadrează în sindromul postcolecistectomie. Acest sindrom nu definește o boală unică, ci un tablou clinic heterogen. El include dureri abdominale persistente sau recidivante, tulburări de tranzit, balonare, dispepsie, reflux biliar și alte simptome digestive. În unele cazuri, acestea seamănă foarte mult cu cele care au determinat inițial indicația operatorie, ceea ce poate crea confuzie atât pentru pacient, cât și pentru medic. Mecanismele care explică apariția sindromului postcolecistectomie sunt variate. O parte dintre ele sunt legate direct de arborele biliar, cum este situația calculilor reziduali sau a stenozelor biliare. Alteori, absența vezicii biliare determină modificări ale fluxului biliar, cu scurgere continuă în intestin, ceea ce favorizează iritația mucoasei și perturbarea digestiei grăsimilor. În plus, nu trebuie neglijate afecțiunile digestive asociate, cum ar fi ulcerul gastric, refluxul gastroesofagian, pancreatita cronică sau sindromul de intestin iritabil, care pot contribui la simptomatologie. Astfel, sindromul postcolecistectomie trebuie înțeles ca un concept medical complex, care reflectă interacțiunea dintre modificările postoperatorii fiziologice și prezența unor afecțiuni biliare sau extra-biliare. El necesită o evaluare atentă pentru a identifica cauza exactă și pentru a stabili tratamentul adecvat fiecărui pacient. De ce apare sindromul postcolecistectomie? Vezica biliară are un rol esențial în depozitarea și eliberarea bilei. După colecistectomie, bila se scurge continuu în intestin, fără a mai fi eliberată ritmic la mese. Acest flux permanent poate provoca iritații ale mucoasei intestinale și tulburări de digestie, în special pentru alimentele bogate în grăsimi. În plus, pot exista și alte cauze: În practica medicală, cauzele trebuie identificate printr-o evaluare atentă. De aceea, dacă simptomele persistă după colecistectomie, nu trebuie să le ignori. Simptomele sindromului postcolecistectomie Manifestările pot varia mult de la un pacient la altul. Cele mai frecvente sunt: Simptomele pot apărea la scurt timp după operație sau chiar la luni ori ani distanță. Ele pot fi constante sau intermitente. Cum se stabilește diagnosticul? Diagnosticul sindromului postcolecistectomie necesită un consult medical complet. Este important ca medicul să diferențieze între complicațiile biliare și alte afecțiuni digestive. Se folosesc mai multe metode de investigare: În multe cazuri, diagnosticul nu este simplu. Este nevoie de experiență și de corelarea datelor clinice cu rezultatele investigațiilor. 👉 Dacă te confrunți cu simptome persistente după colecistectomie, programează-te la un consult de specialitate. Dr. Drașovean Radu, medic primar chirurgie generală, specializat în chirurgia minim-invazivă (laparoscopică și robotică), are experiență vastă în diagnosticarea și tratamentul acestei afecțiuni. Opțiuni de tratament Tratamentul sindromului postcolecistectomie depinde de cauză. Nu există o schemă unică. Medicul adaptează conduita în funcție de simptome și de rezultatele investigațiilor. Pe lângă tratamentul specific, dieta joacă un rol important. Pacienții trebuie să adopte mese mici și frecvente, să reducă alimentele grase, prăjelile și alcoolul. Sindromul postcolecistectomie și impactul asupra calității vieții Pentru mulți pacienți, acest sindrom afectează semnificativ viața de zi cu zi. Disconfortul abdominal și tulburările digestive reduc capacitatea de muncă și calitatea vieții sociale. În plus, frustrarea apare deoarece operația, care trebuia să rezolve problemele, este urmată de alte simptome. În realitate, o parte din aceste manifestări au explicații clare și pot fi tratate eficient. De aceea, evaluarea medicală este esențială. 👉 Nu lăsa sindromul postcolecistectomie să îți limiteze viața. Apelează la un specialist care cunoaște cele mai moderne metode de diagnostic și tratament minim-invaziv. Rolul chirurgiei minim-invazive Chirurgia minim-invazivă a schimbat fundamental modul în care tratăm afecțiunile vezicii biliare și complicațiile postcolecistectomie. Prin utilizarea laparoscopiei și a sistemelor robotice, intervențiile chirurgicale au devenit mai sigure, mai precise și cu o recuperare mult mai rapidă pentru pacient. Dr. Drașovean Radu, medic primar chirurgie generală, specializat în chirurgia minim-invazivă (laparoscopică și robotică), aplică aceste tehnici moderne atât în tratamentul litiazei biliare, cât și în corectarea complicațiilor ce pot apărea după colecistectomie. Avantajele laparoscopiei Laparoscopia presupune realizarea unor incizii mici prin care se introduc o cameră video de înaltă rezoluție și instrumentele chirurgicale. Vizualizarea mărită și clară a câmpului operator permite chirurgului să identifice cu exactitate căile biliare, să detecteze calculii reziduali și să trateze stricturile sau disfuncțiile sfincterului Oddi. Pentru pacient, beneficiile sunt evidente: Chirurgia robotică și precizia superioară Tehnologia robotică aduce un pas înainte în chirurgia minim-invazivă. Sistemul robotic oferă o vizualizare tridimensională și un control fin al instrumentelor, care depășește dexteritatea mâinii umane. Acest lucru este esențial atunci când chirurgul trebuie să intervină în zone anatomice delicate, precum arborele biliar sau pancreasul. În cazul sindromului postcolecistectomie, chirurgia robotică poate fi folosită pentru rezolvarea stricturilor biliare, pentru explorarea precisă a căilor biliare sau pentru reconstrucții complexe. Recuperarea este chiar mai rapidă decât în cazul laparoscopiei clasice, iar riscurile de complicații sunt reduse la minimum. Impact asupra calității vieții pacienților Pacienții care beneficiază de chirurgie minim-invazivă se externează mai repede, își reiau alimentația normală într-un timp scurt și au șanse mai mari să revină la o viață activă fără dureri cronice. În plus, riscul de reintervenție este mult diminuat datorită preciziei cu care se abordează căile biliare. Chirurgia minim-invazivă nu înseamnă doar o tehnică modernă, ci și o filozofie medicală orientată spre confortul și siguranța pacientului. Prevenția și monitorizarea pacienților Nu toți pacienții dezvoltă sindrom postcolecistectomie. Totuși, există câteva măsuri care pot reduce riscul: Pacienții trebuie să fie informați corect încă dinaintea operației despre posibilitatea apariției acestui sindrom. Prognostic și perspective medicale Sindromul postcolecistectomie este o entitate complexă, dar care, în majoritatea cazurilor, are un prognostic favorabil. Deși simptomele pot fi persistente și uneori greu de tolerat, studiile clinice arată că peste 70% dintre pacienți își îmbunătățesc semnificativ starea de sănătate atunci când cauza exactă este identificată și tratată corespunzător. Progresele în diagnostic au un rol esențial. Ecografia de înaltă rezoluție, colangio-RM și CPRE permit depistarea rapidă a calculilor reziduali, a … Read more