Ce este laparoscopia?
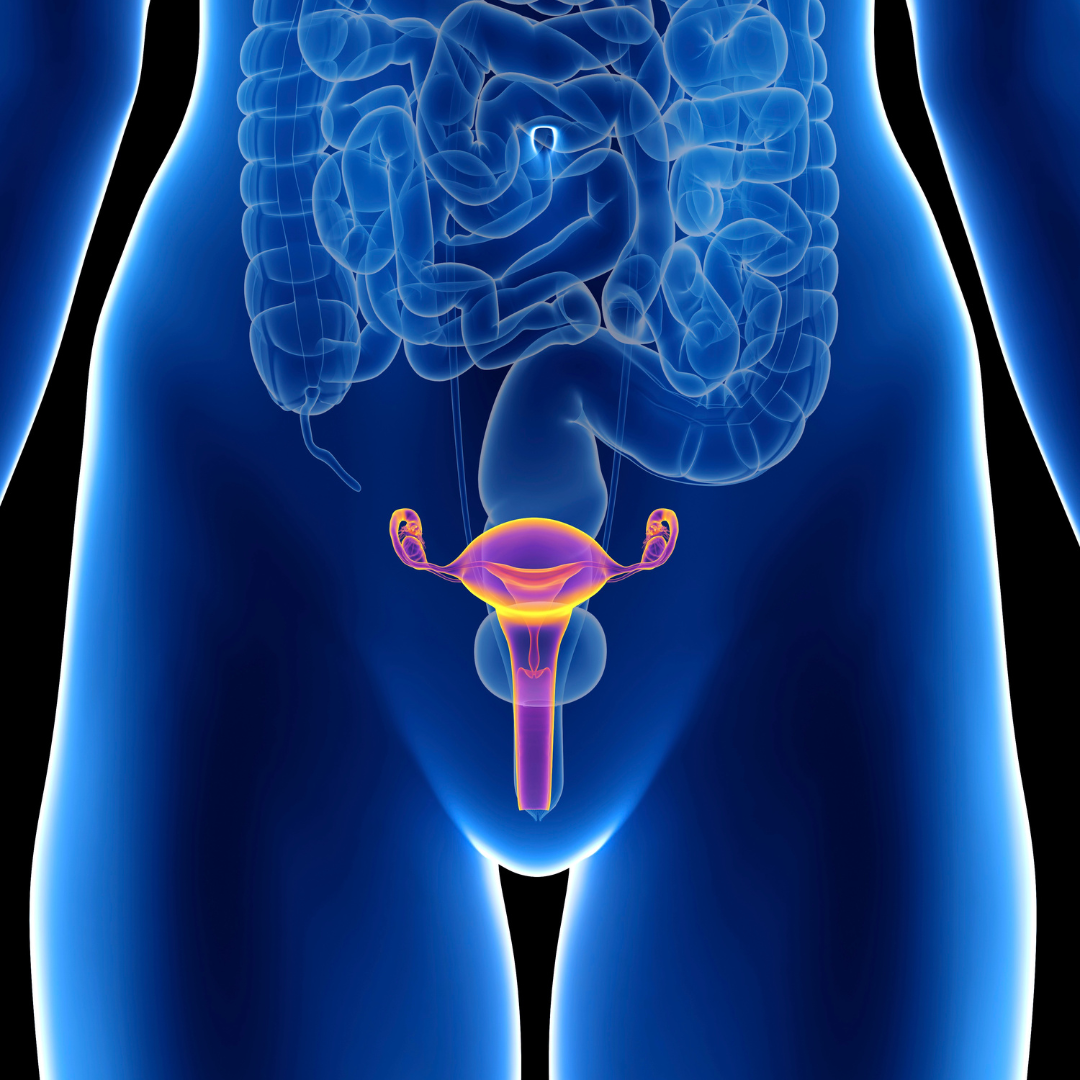
Ce este laparoscopia? Bine ai venit pe blogul meu! Eu sunt dr. Radu Drasovean, medic primar în chirurgie generală, cu competență în chirurgie minim-invazivă (laparoscopică). De-a lungul anilor, am întâlnit sute de pacienți care își doreau tratamente eficiente, dar cu o recuperare cât mai ușoară. Mulți dintre ei se temeau de ideea unei operații clasice, cu incizii extinse și o perioadă lungă de convalescență. Laparoscopia a devenit răspunsul la mare parte dintre aceste temeri, oferind intervenții mai puțin traumatizante și cicatrici mult mai mici. În acest articol, îți voi prezenta, pas cu pas, felul în care laparoscopia îmbunătățește șansele de vindecare, explicând detaliat protocolul, indicațiile și beneficiile. Dacă ne urmărești deja, știi cât de importante sunt informațiile medicale oferite simplu și clar. Dar dacă ești pentru prima dată pe această pagină, află că îmi place să mențin un dialog deschis și să răspund tuturor întrebărilor cu onestitate. Cred că decizia de a urma un tratament chirurgical trebuie luată în cunoștință de cauză, bazată pe date medicale și pe încrederea într-un parteneriat real între medic și pacient. În cadrul medicinei moderne, chirurgia a parcurs un drum lung în ceea ce privește dezvoltarea tehnicilor minim-invazive. Printre acestea, laparoscopia s-a impus ca o modalitate inovatoare și eficientă de a aborda numeroase afecțiuni abdominale. În acest articol, vom explora în detaliu ce înseamnă laparoscopia, cum funcționează și ce beneficii aduce atât pacienților, cât și medicilor. Ce este laparoscopia? Laparoscopia, cunoscută și sub denumirea de chirurgie minim-invazivă sau chirurgie cu camera, este o tehnică chirurgicală modernă utilizată pentru a diagnostica și trata afecțiuni abdominale și pelvine. Această procedură implică introducerea unor instrumente chirurgicale special concepute și a unei camere video prin mici incizii în peretele abdominal sau pelvin. Aceste incizii, de obicei, nu depășesc 1-2 cm în lungime, reducând astfel traumele și perioada de recuperare postoperatorie. Procedura Înainte de începerea laparoscopiei, pacientul va fi supus unei evaluări complete, inclusiv examene fizice, analize de sânge și imagistică medicală, pentru a determina fezabilitatea procedurii. În ziua intervenției, pacientul va fi pregătit în mod adecvat, iar anestezia generală va fi administrată pentru a asigura un confort maxim pe durata operației. Procedura începe prin efectuarea a 1 – 4 incizii mici în zona abdomenului sau pelvisului, în funcție de natura afecțiunii și a procedurii planificate. Prin aceste incizii, se introduce un trocar – un dispozitiv special care permite trecerea instrumentelor chirurgicale și camerei video în cavitatea abdominală sau pelvină. Odată ce instrumentele chirurgicale și camera video sunt poziționate corect, chirurgul poate vizualiza cu precizie organele interne pe un ecran de monitorizare. Această vedere detaliată permite efectuarea intervenției chirurgicale cu precizie, control și manevrabilitate îmbunătățite. Indicații și avantaje Laparoscopia este utilizată pentru diagnosticarea și tratarea unei game variate de afecțiuni, printre care: Avantajele laparoscopiei includ: Laparoscopia reprezintă o revoluție în domeniul chirurgiei, oferind pacienților și medicilor o alternativă sigură, precisă și mai puțin invazivă la abordarea afecțiunilor abdominale și pelvine. Dacă ești interesat să afli mai multe despre laparoscopie și despre cum această tehnologie inovatoare poate fi aplicată cazului tău, îți pot oferi toate informațiile și îndrumarea de care ai nevoie pentru a lua decizia potrivită pentru sănătatea ta. Importanța unei pregătiri corespunzătoare După cum ai văzut mai sus, totul începe cu investigații atente. Aș vrea să subliniez că laparoscopia, indiferent de afecțiunea tratată, presupune un plan medical personalizat. În calitate de chirurg, pun accent pe istoricul pacientului și pe analizele recente. De exemplu, un test de sânge complet (hemoleucogramă, teste de coagulare) și o ecografie abdominală pot evidenția posibile complicații. În plus, recomand pacienților să meargă la un consult de anestezie, unde se discută tipul de sedare și eventualele riscuri asociate. Dacă există vreo afecțiune asociată, cum ar fi diabetul sau hipertensiunea, trebuie gestionată astfel încât intervenția să decurgă în deplină siguranță. O pregătire optimă preoperatorie reduce șansele de complicații și accelerează recuperarea. Durerea postoperatorie și cum poate fi gestionată Unul dintre cele mai mari temeri ale pacienților este durerea după operație. Din fericire, laparoscopia minimizează acest disconfort. Inciziile mici și trauma redusă asupra țesuturilor înseamnă că majoritatea pacienților resimt o durere suportabilă, ce poate fi controlată cu analgezice obișnuite. Pacienții mă întreabă des cât de repede își pot relua viața normală. De obicei, în 2-3 zile se pot întoarce la activități ușoare, iar efortul fizic intens îl pot amâna 2-3 săptămâni, în funcție de situația individuală. Cât de sigure sunt aceste intervenții? În mod obișnuit, intervențiile laparoscopice au o rată de succes foarte bună și un profil de siguranță ridicat. Totuși, e bine să cunoști că pot exista următoarele riscuri: Statisticile arată că, la nivel global, laparoscopia și-a demonstrat eficiența, chiar și în proceduri complexe, precum colecistectomia sau tratamentul unor afecțiuni ginecologice avansate. Respectarea protocoalelor medicale și experiența chirurgului sunt factori determinanți pentru a reduce complicatiile și pentru a facilita refacerea rapidă. Mituri despre laparoscopie Laparoscopia în ginecologie și urologie Când auzim de laparoscopie, ne gândim frecvent la proceduri abdominale, precum apendicita sau colecistita. Totuși, ginecologia a adoptat rapid această tehnică, folosind-o pentru îndepărtarea chisturilor ovariene, rezecția fibroamelor uterine sau diagnosticarea și tratarea endometriozei. Pentru multe femei, laparoscopia înseamnă păstrarea integrității organelor și revenire mai rapidă la viața obișnuită. În urologie, laparoscopia s-a dovedit utilă în tratarea unor afecțiuni ale rinichilor ori glandelor suprarenale. Inciziile mici reduc riscul de complicații și permit explorarea foarte clară a zonei retroperitoneale. Rolul echipei multidisciplinare Chiar dacă laparoscopia se face de obicei sub îndrumarea directă a chirurgului, colaborarea cu alți specialiști (radiologi, gastroenterologi, ginecologi) este vitală. O investigație RMN sau o ecografie 3D poate evidenția aspecte pe care chirurgia laparoscopică le poate gestiona, însă planul terapeutic e deseori stabilit de un colectiv care include și alți medici. Prin această integrare, am putut rezolva numeroase cazuri complicate, cu rezultate excelente și un timp de spitalizare redus. Tehnici moderne de vizualizare și instrumente laparoscopice Față de anii de început, instrumentele laparoscopice au evoluat. Există instrumente flexibile, cu vârfuri care se pot roti la 360 de grade, facilitând manevre delicate. Camerele HD oferă o imagine clară, permițând medicului să vadă structuri mici, cum ar … Read more